Pneumonie bacteriană. Pneumonie bacteriană acută. Prevenirea pneumoniei bacteriene
Pneumonie bacteriană - Este o boală infecțioasă inflamatorie a plămânului cauzată de bacterii patogene sau oportuniste.
Informații generale despre boală, tipurile și formele acesteia
Etiologia bolii implică intrarea bacteriilor în spațiul pulmonar, urmată de inflamație, necroză sau abces a unei părți sau a unui volum complet al organului.
Examinările radiologice sunt cheia confirmării diagnosticului și sunt necesare suspiciuni clinice ridicate. Tratamentul va fi determinat în conformitate cu etiologia găsită. Scopul principal al acestui caz este de a arăta o concluzie radiologică rară în ceea ce privește starea generală la copii. Un pacient în vârstă de 5 luni a fost prezentat la departamentul de urgență al Spitalului Național pentru Copii, cu o istorie de trei zile de febră, diaree și suferință respiratorie. Avea un trecut istoric medical de prematuritate de 28 de săptămâni de vârstă gestațională de la o sarcină dublă.
În funcție de tipul de agent patogen care a cauzat patologia, boala poate fi transmisă prin picături de aer sau prin contact și poate fi contagioasă.
În majoritatea cazurilor, apariția bolii are loc cu fluxul sanguin și limfatic de la focarele periferice ale inflamației, atunci când conținutul gurii și esofagului este aruncat în organele respiratorii, precum și în contact direct cu obiectul contaminat cu bacterii (inhalatoare, ventilatoare, tuburi traheostomice etc.). ).
El a primit un agent tensioactiv la naștere și, ulterior, nu a necesitat ventilație mecanică. El a fost eliberat acasă în a 30-a zi după naștere fără dependență de oxigen. El a fost admis în termen de o lună după descărcarea de gestiune din spital pentru creșterea în greutate și probleme cu intoleranța la hrănire. Pacientul a fost din nou descărcat acasă în stare bună.
La examinarea fizică, pacientul era iritabil, plâns fără semne de deshidratare și fără semne de instabilitate hemodinamică. El a avut o ușoară erupție nazală și o recesiune intercostală, cu o scădere a fluxului de aer în câmpul pulmonar drept. Nu au fost găsite crăpături sau șuierături. Avea sunete normale ale inimii, iar examinarea abdominală era normală.
 În același timp, agresiunea bacteriilor duce la umplerea alveolelor cu descărcare pură și fluide, fie apar zone individuale de inflamație, fie procesul acoperă complet țesutul pulmonar.
În același timp, agresiunea bacteriilor duce la umplerea alveolelor cu descărcare pură și fluide, fie apar zone individuale de inflamație, fie procesul acoperă complet țesutul pulmonar.
Potrivit statisticilor, pneumonia bacteriană afectează persoanele în vârstă (peste 70 de ani) și copiii sub 5 ani. Aceasta se datorează unei reacții reduse a imunității locale, precum și a specificității structurii organelor sistemului respirator.
Cele două culturi de sânge obținute în timpul administrării au fost negative; iar specimenul de scaun a fost normal cu un latex negativ pentru rotavirus și adenovirus. A fost efectuată o radiografie toracică după detectarea unui pacient cu suferință respiratorie. O radiografie toracică a arătat o imagine radiolucentă, un pulmonar drept localizat, cu colaps parțial al plămânului, arătând imagini care indicau aderențe pleurale, probabil în raport cu pneumotoraxul local. Hipersensibilitatea herniei transmediaiene a fost observată.
Pneumonia bacteriană poate fi clasificată în funcție de anumite caracteristici distinctive. În primul rând, formele bolii sunt împărțite pe baza tipului de agent patogen.
Există o mulțime de bacterii care provoacă infecții cu acest tip de pneumonie:
Acest lucru este departe de a fi lista completă posibili agenți patogeni, dar infecția plămânilor cu alte bacterii este<5% от общего числа случаев.
Diafragma era vizibilă fără intestine vizibilă în interiorul toracelui. Pneumotoraxul a fost diagnosticat în combinație cu nivelul de lichid de aer corespunzător hidropneumotoraxului. Imaginea reprezentând pulmonarul drept colaps a fost atipică, cu aderență pleurală la peretele toracic anterior; și o cantitate mică de lichid pleural distribuit pe părțile anteroposterioare și posterioare ale polutoracilor. În interiorul plămânilor prabusiți, au fost observate cel puțin 3 tauri.
Hidropneumotoraxul a fost tratat cu un tub toracic. O radiografie toracică după procedura a arătat rezoluția completă a hidropneumotoraxului. Terapia cu oxigen cu dinți nazali a fost necesară timp de 12 zile și administrarea intravenoasă a antibioticului cu clindamicină a fost administrată timp de 14 zile. Pacientul a fost evacuat cu antibiotice trimetoprim timp de încă șapte zile.
La locul infecției se alocă formele nosocomiale și ambulatorii. În funcție de gravitatea cursului și de apariția complicațiilor, patologia obținută în spital este cea mai periculoasă, deoarece există un risc ridicat de infecție cu bacterii care sunt multistabile la antibiotice.
Acest tip de boală este diagnosticată dacă simptomele au început să apară după un maxim de 3-4 zile de ședere în spital și cu excepția cazurilor de infecție spitalicească. Cu privire la localizarea procesului de pneumonie poate fi:
După urmărirea după o lună, pacientul a fost asimptomatic cu o radiografie toracică normală. Se compune din fluid și aer liber în spațiul pleural. Hidropneumotoraxul poate fi o complicație a unei proceduri invazive, cum ar fi biopsia transbronchială, plasarea toracică sau toracenteza.
Hipropneumotoraxul și revărsările pleurale sunt, de obicei, reprezentate de apariția bruscă a durerii toracice unilaterale și a scurgerii respirației. Examinarea asimetrică hemitator este de obicei observată, asociată cu o scădere a admisiei de aer. Diagnosticul de hidropneumotorax este suspectat de radiografie toracică și este confirmat prin tomografie computerizată. În radiografia toracică, efuziunea pleurală are o caracteristică caracteristică și este un menisc de-a lungul peretelui toracic, cu obturarea hemidiafragmului. În hidropneumotorax, nu se observă un menisc, deoarece aerul prins duce la o creștere a presiunii intrathoracice, care șterge interfața fluidului.
Revizuirea cititorului nostru Catherine Smirnova
Recent, am citit un articol care descrie colecția mănăstirii părintelui George pentru tratamentul pneumoniei. Cu această colecție, puteți vindeca rapid pneumonia și puteți întări plămânii acasă.
Nu eram obișnuit să am încredere în orice informație, dar am decis să verific și să comand o pungă. Am observat schimbările cu o săptămână mai târziu: temperatura a diminuat, a devenit mai ușor să respire, am simțit o creștere a forței și a energiei, iar durerea constantă în piept, sub scapul meu, ma torturat înainte, sa retras și, după 2 săptămâni, a dispărut complet. Razele X au arătat că plămânii sunt NORM! Incearca si tu, si daca esti interesat, atunci link-ul de mai jos este un articol.
Nivelul lichidului de aer pe radiografia toracică poate fi o cheie importantă pentru suspectarea pneumotoraxului. Diagnosticarea rupturii diafragmatice necesită un indice ridicat de suspiciune clinică și o examinare aprofundată a radiografiei toracice. Caracteristicile radiologice care sugerează posibilitatea rupturii diafragmatice includ hemidiafragmul crescut, circuitul diafragmatic neregulat, o bule de gaz în piept, tubul nasogastric în piept și comprimarea atelectazei lobului inferior.
Ecografia a fost utilizată în trecut pentru a vizualiza caracteristicile hidropneumotoraxului. Caracteristicile ultrasonografice observate într-un studiu au fost o revărsare gazoasă asupra fluidului pleural, dispariția "semnului de alunecare", descrisă ca mișcări respiratorii inverse, și "semnul perdelei", care este mișcarea nivelului de aer lichid. Este posibil să existe și o imagine "polimicrobiană" cauzată de microbule de aer în interiorul unei efuzii lichide.

În funcție de etiologia și afilierea unui anumit subspecii, simptomele și metodele de tratament ale pneumoniei bacteriene pot să difere semnificativ unul de celălalt.
Există diferite protocoale în tratamentul revărsării pleurale simple și hidropneumotorax, în funcție de severitate. Tratamentul inițial trebuie să se concentreze asupra gestionării tractului respirator, respirației și circulației sângelui. Pacienții cu deficiență respiratorie semnificativă necesită în multe cazuri o anumită căi respiratorii și un tratament agresiv al bolii de bază. Oxigenul poate crește rata de reabsorbție a hidropneumotoraxului, cu un efect de patru ori, demonstrat în prezența pneumotoraxului mai mult de 30% din câmpul pulmonar.
cauzele
Există atât factori directi, cât și factori predispozitivi ai infecției.
Grupurile de risc sunt:

Dar etiologia bolii oferă doar câteva moduri de a provoca inflamația bacteriană a țesutului pulmonar. Acestea includ:
Diferența dintre hidropneumotorax și revărsatul pleural simplu este necesară deoarece, pentru tratamentul adecvat al hidropneumotoraxului, este adesea nevoie de o plasare specială în locul celor două tuburi toracice, una pentru scurgerea lichidului și cea pentru îndepărtarea aerului. Pe de altă parte, epurările pleurale simple necesită adesea un tub toracic.
Acest caz este o reprezentare neobișnuită a hidropneumotoraxului. Au fost raportate mai multe cazuri la populația pediatrică. Hidropneumotoraxul este cel mai adesea prezent la nou-născuți și adolescenți. Diagnosticul este suspectat de raze X, iar tomografia computerizată este metoda de alegere. Ecografia nu este cea mai bună metodă pentru determinarea naturii hidropneumotoraxului. Tratamentul inițial la populația pediatrică trebuie să includă o evaluare a căilor respiratorii, monitorizarea cardiacă și stabilizarea imediată. Introducerea tubului este necesară pentru scurgerea fluidului și pentru îndepărtarea aerului.
Imagine clinică
Există simptome generale și specifice (în funcție de tipul de patogen) ale pneumoniei bacteriene.
Semnele obișnuite includ:

Astfel de semne sunt detectate într-un curs tipic al bolii. Dar dacă agentul cauzal al infecției este un microorganism atipic pentru această boală, atunci simptomele pot diferi oarecum.
Hernia diafragmatică este un diagnostic important care apare la copii și ar trebui exclus ca o posibilă etiologie. Autorii nu declară interese concurente. Am examinat efectele tratamentului persoanelor cu pneumonie cu corticosteroizi asupra numărului de decese, răspunsului la tratament, complicațiilor tratamentului și efectelor secundare. Am comparat tratamentul cu corticosteroizi în plus față de antibiotice cu sau fără placebo.
Pneumonia acută este o infecție pulmonară care este tratată cu antibiotice care vizează bacteriile care au cauzat infecția. Pneumonia este destul de frecventă și, în ciuda tratamentului adecvat cu antibiotice, pot apărea complicații și, uneori, moartea. Corticosteroizii sunt hormoni care se produc în mod natural în glandele suprarenale. Sa constatat că corticosteroizii sunt utili în tratamentul anumitor infecții. Cu toate acestea, efectele lor pozitive sunt adesea compensate de efecte secundare grave, în special atunci când sunt utilizate în doze mari și pe termen lung.
Deci, Legionella dă o dezvoltare treptată a simptomelor, cu predominanța tulburărilor organelor interne (diaree, disfuncție hepatică și renală).
Etiologia bolii indică o debut brusc și o progresie rapidă a cursului bolii. Și în absența unui tratament eficient, amenință cu apariția unor complicații severe, inclusiv sepsis și deces, diagnosticul atât de prompt este pur și simplu o procedură vitală.
Boala pentru copii
Am inclus 17 studii care au evaluat terapia sistemică cu corticosteroizi pentru persoanele cu pneumonie. Am inclus 12 studii noi în această actualizare și am exclus un studiu inclus anterior. Opt procese nu au raportat surse de finanțare; șapte au fost finanțate de sponsori universitari; unul a fost finanțat de o companie farmaceutică; iar unul a raportat că nu a primit finanțare.
Am descoperit dovezi calitative conform cărora corticosteroizii reduc rata eșecului clinic la copiii cu pneumonie, dar datele s-au bazat pe un număr mic de copii cu diferite tipuri de pneumonie. Persoanele care au primit corticosteroizi au avut niveluri mai ridicate ale glicemiei decât cei care nu au fost tratați cu corticosteroizi. Tratamentul cu corticosteroizi nu a fost asociat cu o creștere a incidenței altor efecte secundare grave.
diagnosticare
După colectarea anamnezei și examinării inițiale, pulmonologul îi îndrumă pe pacient să se supună unei varietăți de studii de diagnostic suplimentare.
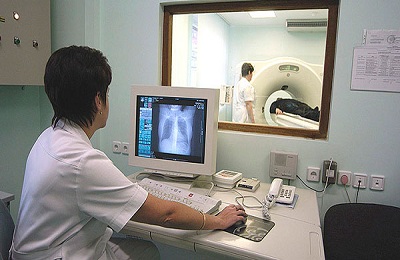 Metodele hardware includ:
Metodele hardware includ:
- Radiografia plămânilor.
- CT și RMN.
Acest lucru permite nu numai vizualizarea focarelor de patologie, evaluarea formei, dimensiunii și localizării acestora, dar și excluderea altor posibile cauze ale apariției simptomelor (tumori, tuberculoză, insuficiență cardiacă).
Am redus calitatea probelor din cauza problemelor legate de proiectarea studiului, rezultate neclare sau rezultate care nu au fost aceleași în toate studiile. Pentru rezultatele morții și eșecul clinic la adulți, am evaluat calitatea datelor ca fiind moderate.
Terapia cu corticosteroizi a fost asociată cu mai multe evenimente adverse, în special hiperglicemia, dar răul nu a fost mai mare decât beneficiile. Pneumonia este o boală comună și potențial gravă. Corticosteroizii au fost propuși pentru tratamentul diferitelor tipuri de infecții, însă rolul lor în tratamentul pneumoniei rămâne neclar.
În același timp, se efectuează studii clinice:

În unele cazuri controversate, poate fi necesar să spălați bronhiile și apoi să examinați conținutul lichidului rezultat. Realizarea unui complex de studii este pur și simplu necesară pentru numirea unui tratament adecvat și eficient.
Evaluați eficacitatea și siguranța administrării corticosteroizilor în tratamentul pneumoniei. De asemenea, am căutat trei jurnale de testare pentru procese curente și nepublicate. Am folosit procedurile metodologice standard așteptate de Cochrane. Doi autori de recenzii au estimat în mod independent riscul de părtinire și de date extrase. Pentru mai multe informații, ne-am adresat autorilor studiului.
Această actualizare a inclus 12 studii noi, a exclus un studiu realizat anterior și a exclus cinci studii noi. Un test așteaptă clasificarea. Toate studiile au o admitere limitată la spitale cu pneumonie comunitară cu pneumonie sau pneumonie asociată. Am evaluat riscul de selecție a părtinitoare și de epuizare de la epuizare ca fiind scăzut sau neclar în general. Am estimat riscul de prejudecată a performanței la fel de scăzut pentru nouă teste, neclar pentru un test și mare pentru șapte teste.
Metode de tratament
Utilizarea antibioticelor pentru etiologia bacteriană a bolii este obligatorie, deoarece numai astfel de agenți pot lupta împotriva bacteriilor patogene.
 La începutul tratamentului, medicii sunt de acord cu numirea de antibiotice cu spectru larg. Acest lucru se datorează faptului că pentru a determina tipul de microorganism nevoie de ceva timp. Și numai după primirea rezultatelor însămânțării, preparatul se transformă într-unul mai specializat.
La începutul tratamentului, medicii sunt de acord cu numirea de antibiotice cu spectru larg. Acest lucru se datorează faptului că pentru a determina tipul de microorganism nevoie de ceva timp. Și numai după primirea rezultatelor însămânțării, preparatul se transformă într-unul mai specializat.
Am estimat riscul de raportare a prejudecăților la un nivel scăzut pentru trei teste și la un nivel ridicat pentru cele 14 teste rămase. Corticosteroizii reduc semnificativ mortalitatea la adulții cu pneumonie severă, dar nu la adulții cu pneumonie minoră. Eșecurile clinice precoce au fost reduse semnificativ cu corticosteroizi la persoanele cu pneumonie severă și non-gravă. Corstocosteroizii reduc timpul până la tratamentul clinic, durata spitalizării și a unității de terapie intensivă, dezvoltarea insuficienței respiratorii sau a șocului care nu este prezent la apariția pneumoniei și frecvența complicațiilor de pneumonie.
Cazurile medii și severe de pneumonie bacteriană necesită introducerea medicamentelor intravenos, cu trecerea treptată la uz oral, tratamentul are loc într-un spital.
În cazuri mai ușoare, medicamentul poate fi administrat pe bază de ambulatoriu, dar cu monitorizare constantă de către un medic. Adulții cu vârsta peste 60 de ani și copiii sub 5 ani trebuie tratați numai în spital pentru a reduce riscul de complicații.
 Pneumonia bacteriană diferă de alte forme ale acestei boli, cu o durată mai lungă de tratament. Cursul terapiei cu antibiotice durează între 10 și 21 de zile.
Pneumonia bacteriană diferă de alte forme ale acestei boli, cu o durată mai lungă de tratament. Cursul terapiei cu antibiotice durează între 10 și 21 de zile.
Pe lângă combaterea agentului patogen direct, medicamentele mucolitice și expectorante sunt utilizate suplimentar. Acest lucru ajută la eliberarea plămânilor din lichidul acumulat și la îndepărtarea produselor din activitatea vitală a bacteriilor în mod natural (tuse în flegma).
De asemenea, nutriția și cantitatea de lichid consumată nu au o importanță prea mică. Dieta trebuie să fie preparate cu carbohidrați și proteine ușor digerabile. Este deosebit de important să se acorde atenție regulilor de hranire a adulților și copiilor cu tulburări ale sistemului nervos central, deoarece aceștia prezintă un risc crescut de reflux al alimentelor în tractul respirator.
Terapia auxiliară presupune administrarea de vitamine, imunomodulatoare, utilizarea terapiei cu oxigen, masaj și fizioterapie. Toate acestea pot scurta semnificativ timpul de recuperare și pot atenua starea pacientului.
În prezent, există o serie de medicamente antibacteriene care pot distruge majoritatea agenților patogeni care cauzează pneumonia.
Dar după identificarea agentului patogen prin cultura de spută a culturii, se recomandă înlocuirea sau completarea completă a medicamentului prescris cu alt tip de antibiotic. De exemplu:

În toate rândurile de antibiotice, s-au dezvoltat preparate cu utilizare posibilă, atât la bătrânețe, cât și la copii de la 2 luni.
Pneumonia bacteriană poate fi atât contagioasă, cât și complet sigură pentru ceilalți - depinde în mod direct de microbul care a cauzat aceasta. Refuzul tratamentului poate duce nu numai la complicații grave, ci și la moarte. În plus, în rândul adulților cu vârsta de peste 65 de ani și al copiilor mici, această cifră atinge 30%.
- infecția microbiană a părților respiratorii ale plămânului, care are loc cu dezvoltarea exudării intraalveolare și a infiltrației inflamatorii a parenchimului pulmonar. Pneumonia bacteriană este însoțită de febră, slăbiciune, cefalee, tuse cu spută mucopurulentă sau rugină, dificultăți de respirație, durere în piept, mialgie și artralgie, insuficiență pulmonară. Diagnosticul pneumoniei bacteriene se bazează pe examinarea fizică, radiografia pulmonară, testele sanguine generale și biochimice, microscopia și cultura sputei. Baza tratamentului pneumoniei bacteriene este terapia antibiotică etiotropică.
Conform criteriilor clinice și patogenetice, pneumonia bacteriană poate fi caracterizată ca o infecție comunitară (ambulatorie) sau nosocomială (spital, nosocomială) cu dezvoltarea simptomelor 48-72 de ore după ce pacientul este internat în spital. Pneumonia bacteriană poate avea un grad moderat, moderat, sever și prelungit.
Cauzele pneumoniei bacteriene
Pneumonia bacteriană se dezvoltă cu leziuni pulmonare de bacterii Gram-pozitive și gram-negative, multe dintre acestea putând fi prezente în microflora normală a tractului respirator superior. Spectrul de agenți patogeni ai pneumoniei bacteriene este determinat de forma bolii. Forma out-of-spital este cel mai adesea cauzată de pneumococi, o tijă hemofilă. Pneumonia bacteriană nozocomială este de obicei inițiată de tulpini multirezistente de Staphylococcus aureus, Pseudomonas aeruginosa, bacili Friedlander, enterobacterii, hemophilus bacilli, anaerobi. Agenții cauzali ai pneumoniei asociate ventilatorului care rezultă din utilizarea ventilației mecanice în stadiile incipiente (48-96 ore) sunt locuitorii microflorei cavității orale și la întârzierea (\u003e 96 ore) tulpinile nosocomiale.
În alte boli bacteriene (antrax, gonoree, salmoneloză, tularemie, febră tifoidă, tuse convulsivă), agenții patogeni ai pneumoniei pot fi reprezentanți ai microflorei specifice. În imunodeficiență, agenții bacterieni sunt adesea pneumococci, legionella și tija hemofilă.
Microorganismele patogene pot pătrunde în țesutul pulmonar prin căi directe, în aer și hematogeni. La pacienții cu simptome neurologice și tulburări ale conștienței, adesea se observă aspirația secreției cavității orale și nazofaringe contaminate cu bacterii. Diseminarea hematogenă a agentului patogen al pneumoniei bacteriene are loc cu fluxul sanguin din focalizarea extrapulmonară (cu endocardită infecțioasă, abcesul zagrugal). Infecția poate pătrunde în plămâni cu leziuni ale pieptului, intubare a traheei, din țesuturile înconjurătoare în timpul descoperirii abcesului post-diafragmatic și așa mai departe.
În patogeneza pneumoniei bacteriene, este decisivă nu numai virulența și mecanismul de penetrare a agentului patogen, ci și nivelul imunității locale și generale. La dezvoltarea pneumoniei bacteriene predispune ARVI, fumatul, consumul de alcool, stresul frecvent, munca excesivă, hipovitaminoza, vârsta înaintată, poluarea aerului. O scădere a apărării imune apare în cazul comorbidităților: insuficiență cardiacă congestivă, defecte congenitale ale sistemului bronhopulmonar, BPOC, infecție cronică ENT, imunodeficiență, boli severe și de lungă durată; din cauza intervenției chirurgicale și a imobilizării prelungite.
Pneumonia bacteriană este caracterizată prin afectarea tractului respirator cu infiltrarea inflamatorie a parenchimului pulmonar; sindrom de iritație pleurală și efuziune pleurală. Formarea focarelor de necroză pulmonară cu formarea unei cavități este posibilă, complicată de pneumonia necrotică și abcesul pulmonar.
Simptomele pneumoniei bacteriene
Manifestările clinice și severitatea cursului pneumoniei bacteriene sunt determinate de tipul de agent patogen, de amploarea leziunii, de vârsta și de starea de sănătate a pacientului.
Cu o variantă tipică de pneumonie bacteriană, există o febră bruscă remisivă, o tuse productivă cu spută mucopurulentă sau rugină, uneori durere pleurală în piept. Pacienții sunt preocupați de slăbiciune severă, stare generală de rău, dureri de cap, dificultăți de respirație, mialgii și artralgii, pierderea apetitului. Deseori sa evidențiat tahicardie sinusală, aritmie, hipotensiune arterială. Pot să apară semne de insuficiență respiratorie, cardiacă și renală.
Diagnosticul pneumoniei bacteriene
La examinarea unui pacient cu pneumonie bacteriană, se observă paloare, cianoză și respirație grea; palpare - tremor crescut de voce din partea leziunii; cu percuție - scurtarea și maturitatea sunetului pulmonar; când auscultația - a crescut respirația bronhofonică, tare sau bronșică, zgomotele umede cu bule mici și zgomotul de frecare al pleurei. Sindromul de inflamație al pneumoniei bacteriene este confirmat de leucocitoză, cu o schimbare a formulei la stânga, limfopenie, o creștere moderată sau semnificativă a ESR, apariția unei proteine C reactive.
Tratamentul pneumoniei bacteriene
Tratamentul pneumoniei bacteriene, în funcție de severitate, se efectuează în ambulatoriu sau într-un spital, dacă este necesar, în departamentul IT. În perioada febrilă, se recomandă odihnă în pat, o mulțime de băuturi și o hrănire bună și ușor digerabilă.
Terapia antimicrobiană etiotropică este prescrisă empiric cu corecție după identificarea agentului patogen și primirea unei antibiograme. În pneumonia bacteriană se utilizează aminopeniciline, macrolide, cefalosporine sub formă de monoterapie sau o combinație de mai multe medicamente antimicrobiene. În cazul pneumoniei non-comunitare, sunt prescrise forme orale și intramusculare de medicamente, în cazuri severe administrarea intravenoasă este recomandabilă; durata tratamentului este de 10-14 zile. Pentru pneumonie cauzată de stafilococi, enterobacterii și legionella, este nevoie de un curs mai lung de terapie cu antibiotice, care este de 14-21 zile. În plus, se utilizează în plus pneumonia bacteriană aspirantă și spitalică, fluorochinolonele, carbapenemurile, combinațiile cu aminoglicozide, lincosamide și metronidazol.
În cazuri complicate, se efectuează detoxifiere și imunoterapie, corectarea tulburărilor microcirculare și disproteinaemia, terapia cu oxigen. Pot fi prescrise antipiretice, analgezice, glucocorticoizi și medicamente pentru inimă. Terapia cu aerosoli cu agenți bronho și mucolitici este indicată pentru pacienții cu patologie bronho-obstructivă. Atunci când se efectuează abcese bronhoscopie de reabilitare folosind soluții antiseptice, antibiotice, mucolitice. Exerciții de respirație recomandate, masaj, fizioterapie. Se observă observația terapeutului și pulmonologului, tratamentului sanatoriu și spa.
Prognosticul pneumoniei bacteriene se datorează gravității procesului, adecvării terapiei cu antibiotice. Mortalitatea în pneumonie bacteriană atinge 9% (în formă nosocomială - 20%, la pacienții vârstnici - 30%, în cazuri complicate - până la 50%).