Какие бактерии могут быть в легких. Острая бактериальная пневмония
Наименование: Пневмония бактериальная
Пневмония бактериальная
Бактериальная пневмония — острый или хронический воспалительный процесс нижних отделов дыхательных путей бактериальной этиологии. Инфекция может быть внебольничной или госпитальной (у заболевших, находившихся в стационаре по крайней мере в течение 72 ч).Частота
Клиническая картина
Лабораторные исследования
Специальные исследования
Лечение:
Диета. Полноценная диета с достаточным содержанием белков и повышенным содержанием витаминов А, С, группы ВТактика ведения
младше 16 или старше 60 лет
Осложнения
ванная в других рубриках
Бактериальная пневмония является одним из видов пневмонии, что вызывается бактериями. Бактериальная пневмония не единственная форма воспаления легких - также может быть вызвана вирусами, грибами, химическими веществами и другими организмами.
Причины возникновения бактериальной пневмонии
Бактериальная пневмония может быть вызвана различными типами бактерий. Некоторые из наиболее распространенных причин бактериальной пневмонии являются:
- Микоплазма
- Пневмококк
- Легионелла
- Золотистый стафилококк
- Chlamydophila pneumonia
- Klebsiella pneumonia
Бактериальная пневмония может поразить любого человека в любом возрасте. Это самый серьезный вид пневмонии для детей, пожилых людей (старше 65 лет) и людей с хроническими заболеваниями или ослабленной иммунной системой.
Симптомы бактериальной пневмонии:
Симптомы бактериальной пневмонии включают:
- Болезненные кашель
- Высокая температура
- Озноб
- Одышка
- Боль в груди при дыхании
- Головная боль
- Потеря аппетита
- Усталость и изнеможение
- Путаница (серьезный симптом бактериальной пневмонии - обратитесь к врачу)
- Быстрое дыхание и пульс (серьезный симптом - обратитесь к врачу)
- Голубоватого цвета губы, что указывает на недостаток кислорода (серьезный симптом - обратитесь к врачу)
Как протекает бактериальная пневмония
Бактериальная пневмония может начаться быстрее и протекать с более выраженными симптомами, чем другие типы пневмонии. Люди, которых атаковала бактериальная пневмония имеют высокую температуру, обильное потоотделение и учащенное дыхание. Если инфекция прогрессирует быстро, губы при бактериальной пневмонии могут стать синеватого цвета, а в связи с недостатком кислорода при бактериальной пневмонии, могут возникать путаница или бред.
Возможные осложнения бактериальной пневмонии
Мы часто слышим, что сама пневмония является осложнением простуды или гриппа. Но бактериальная пневмония может стать очень серьезным заболеванием и привести к еще более опасными для жизни состояниям. Осложнения пневмонии включают:
- Сепсис
- Дыхательная недостаточность
- Острый респираторный дистресс-синдром
- Абсцесс легких
Варианты лечения бактериальной пневмонии
Если ваш лечащий врач определяет, что у вас есть бактериальная пневмония, он может назначить . Более сильные антибиотики могут быть необходимы, если у вас есть определенные заболевания, такие как болезни сердца, ХОБЛ, сахарный диабет или заболевания почек.
В дополнение к антибиотикам, пациенту скорее всего понадобятся дополнительные лекарства для лечения симптомы пневмонии. Обезболивающие, редукторы лихорадки, дыхательные процедуры или ингаляторы могут быть необходимы, в зависимости от симптомов.
Некоторые люди, которые имеют бактериальную пневмонию, должны быть госпитализированы. Это может произойти, когда больному пневмонии требуется курс антибиотиков IV поколения, или человек должен получить дополнительный кислород.
Если у вас есть бактериальная пневмония, но госпитализация не требуется, вы можете предпринять определенные шаги дома, чтобы почувствовать себя лучше.
- Побольше отдыхайте.
- Пейте много жидкости. Это поможет ослабить слизь в легких, таким образом Вы можете откашливаться более эффективно.
- Принимайте безрецептурные лекарства, такие как Tylenol, Advil или аспирин, чтобы помочь себе справиться болью и лихорадкой. Если вы принимаете другие лекарства или у вас есть другие медицинские условия, обсудите их с вашим врачом, прежде чем принимать любые препараты. Аспирин не следует давать ребенку в возрасте до 18 лет, если иное не рекомендовано его доктором.
- Не принимайте лекарства от кашля, если ваш врач не говорит иное. Препараты от кашля могут ухудшить пневмонию или затруднить откашливание слизи из легких.
Профилактика бактериальной пневмонии
Бактериальная пневмония может поразить любого из нас в любое время. Сегодня нет гарантированного способа предотвратить это заболевание полностью, но желательно предпринимать определенные шаги, которын могут свести к минимуму риск получить бактериальную пневмонию.
- Делайте вакцину против гриппа.
- Не курите.
- Чаще мойте руки.
Если вы находитесь в группе высокого риска развития пневмонии, сделайте вакцину от пневмонии, которая может защитить вас от некоторых (не всех!) видов заболевания. Поговорите с вашим врачом, чтобы определить, является ли вакцина от пневмонии правильным выбором для Вас.
Бактериальная пневмония – это воспалительно-инфекционное заболевание легких, вызванное патогенными или условно-патогенными бактериями.
Общая информация о недуге, его виды и формы
Этиология заболевания предусматривает попадание бактерий в легочной пространство с последующим воспалением, некротизацией или абсцессом части или полного объема органа.
В зависимости от вида возбудителя, вызвавшего патологию, заболевание может передаваться воздушно-капельным или контактным путем и быть заразным.
Но в большинстве случаев, возникновение заболевания происходит с током крови и лимфы от периферийных очагов воспаления, при забрасывании содержимого рта и пищевода в органы дыхания, а также при непосредственном контакте с обсемененным бактериями предметом (ингаляторы, аппараты ИВЛ, трахеостомические трубки и т.д.).
 При этом агрессия бактерий приводит к заполнению альвеол жидкостью и гнойным отделяемым, возникают либо отдельные участки воспаления, либо процесс полностью охватывает ткани легкого.
При этом агрессия бактерий приводит к заполнению альвеол жидкостью и гнойным отделяемым, возникают либо отдельные участки воспаления, либо процесс полностью охватывает ткани легкого.
По статистике, бактериальная пневмония поражает людей пожилого возраста (старше 70 лет) и детей младше 5 лет. Это обусловлено сниженной реакцией местного иммунитета, а также специфичностью строения органов дыхательной системы.
Бактериальная пневмония может быть классифицирована по ряду отличительных особенностей. В первую очередь, формы заболевания разделяют исходя из вида возбудителя.
Бактерий, вызывающих заражение таким подвидом пневмонии достаточно много:

Это далеко не полный список возможных возбудителей, но заражение легких остальными бактериями составляет <5% от общего числа случаев.
По месту заражения выделяют внутрибольничную и амбулаторную формы. По тяжести течения и возникновению осложнений патология, полученная в условиях стационара наиболее опасна, так как велик риск заражения бактериями, мультиустойчивыми к антибиотикам.
Такой вид болезни диагностируется, если симптомы начали проявляться спустя максимум 3-4 дня пребывания в больнице и при исключении до больничного заражения. По локализации процесса пневмония может быть:
Отзыв нашей читательницы Екатерины Смирновой
Недавно я прочитала статью, в которой рассказывается о монастырском сборе отца Георгия для лечения пневмонии. При помощи данного сбора можно быстро вылечить пневмонию и укрепить легкие в домашних условиях.
Я не привыкла доверять всякой информации, но решила проверить и заказала пакетик. Изменения я заметила уже через неделю: температура спала, стало легче дышать, я ощутила прилив сил и энергии, а постоянные боли в грудной клетке, под лопаткой мучившие меня до этого - отступили, а через 2 недели пропали совсем. Рентген показал, что мои легкие в НОРМЕ! Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
В зависимости от этиологии и принадлежности к определе нному подвиду, симптомы и методы лечения бактериальной пневмонии могут существенно отличаться друг от друга.
Причины возникновения
Существуют как прямые, так и предрасполагающие факторы заражения.
Группу риска составляют:

Но этиология заболевания предусматривает лишь несколько путей возникновения бактериального воспаления легочной ткани. К ним относятся:
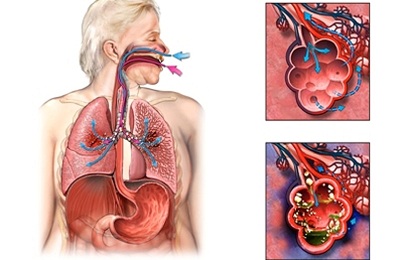
Клиническая картина
Существуют общие и специфичные (зависящие от типа возбудителя) симптомы бактериальной пневмонии.
К общим признакам относят:

Такие признаки выявляются при типичном течении болезни. Но если возбудителем заражения является нетипичный для этой болезни микроорганизм, то и симптомы могут несколько отличаться.
Так, легионелла дает постепенное развитие симптомов с преобладанием расстройств работы внутренних органов (диарея, дисфункция печени и почек).
Этиология болезни свидетельствует о внезапном начале и быстром прогрессировании течения заболевания. А при отсутствии действенного лечения это грозит возникновением тяжелых осложнений вплоть до сепсиса и летального исхода, поэтому своевременная постановка диагноза является просто жизненно необходимой процедурой.
Диагностика
После сбора анамнеза и первичного осмотра, врач-пульмонолог направляет пациента на прохождение целого ряда дополнительных диагностических исследований.
 К аппаратным методам относятся:
К аппаратным методам относятся:
- Рентгенография легких.
- КТ и МРТ.
Это позволяет не только визуализировать очаги патологии, оценить их форму, размер и расположение, но и исключить другие возможные причины появления симптомов (опухоль, туберкулез, сердечная недостаточность).
Одновременно проводятся и клинические исследования:

В некоторых спорных случаях может потребоваться промывка бронхов с последующим изучением содержимого полученной жидкости. Проведение комплекса исследований просто необходимо для назначения адекватного и действенного лечения.
Методы лечения
Применение антибиотиков при бактериальной этиологии заболевания является обязательным, так как только такие средства способны бороться с патогенными бактериями.
 В самом начале лечения врачи сходятся во мнении о назначении антибиотиков широкого спектра действия.
Это связано с тем, что для определения вида микроорганизма требуется определенное время. И только после получения результатов посева меняется препарат на более узкоспециализированный.
В самом начале лечения врачи сходятся во мнении о назначении антибиотиков широкого спектра действия.
Это связано с тем, что для определения вида микроорганизма требуется определенное время. И только после получения результатов посева меняется препарат на более узкоспециализированный.
Средние и тяжелые случаи бактериальной пневмонии требуют введения лекарственных средств внутривенно с постепенным переходом на пероральное их употребление, лечение проходит в условиях стационара.
В более легких случаях прием лекарств может осуществляться амбулаторно, но с постоянным контролем со стороны врача. Взрослые старше 60 лет и дети младше 5 лет должны проходить терапию только в больнице для снижения риска возникновения осложнений.
 Бактериальная пневмония отличается от других форм этого заболевания более долгой продолжительностью лечения. Курс антибиотикотерапии занимает от 10 до 21 дня.
Бактериальная пневмония отличается от других форм этого заболевания более долгой продолжительностью лечения. Курс антибиотикотерапии занимает от 10 до 21 дня.
Помимо борьбы с непосредственным возбудителем, дополнительно применяются муколитические и отхаркивающие средства. Это помогает освободить легкие от скопившейся жидкости и вывести продукты жизнедеятельности бактерий естественным путем (откашливая мокроту).
Также немаловажное значение имеет питание и количество употребляемой жидкости. Рацион должны составлять блюда с легкоусвояемыми углеводами и белками. Особенно важно уделить внимание правилам кормления взрослых и детей с нарушениями работы ЦНС, так именно у них велик риск рефлюксного заброса еды в дыхательные пути.
Вспомогательная терапия предусматривает прием витаминсодержащих препаратов, иммуномодуляторов, применение кислородотерапии, массажа и физиопроцедур. Все это может значительно сократить время выздоровления и облегчить состояние больного.
На данный момент существует ряд антибактериальных препаратов, способных уничтожить большинство болезнетворных микроорганизмов, вызывающих пневмонию.
Но после определения возбудителя путем культурального посева мокроты, рекомендовано либо полностью заменить, либо дополнить назначенный препарат другим видом антибиотика. Например:

Во всех рядах антибиотиков разработаны препараты с возможным применением, как в старческом возрасте, так и у детей с 2-х месяцев.
Бактериальная пневмония может быть как заразной, так и совершенно безопасной для окружающих людей – это напрямую зависит от того микроба, который ее вызвал. Отказ от лечения может привести не только к тяжелым осложнениям, но и стать причиной смерти. При чем, среди взрослых людей старше 65 лет и детей младшего возраста этот показатель достигает 30%.
Бактериальная форма пневмонии относится к острым инфекционным заболеваниям. Отличительной чертой является наличие воспаления легочной ткани, которое увеличивается, если его не купировать. Эту болезнь вызывает попадание микробов в организм человека.
Главными характеристиками являются:
- сильная лихорадка;
- интоксикация организма;
- дыхательная недостаточность.
Такая пневмония занимает первое место по числу заболевших среди остальных форм воспалений легких. Чаще всего болеют маленькие дети и пожилые люди старше 70 лет.
Течение заболевания характеризуется быстрым развитием осложнений, самым опасным из них считается дыхательная недостаточность.
Частые симптомы болезни:
- потеря аппетита;
- сильная слабость и вялость;
- высокая температура;
- боль в мышцах;
- одышка;
- лихорадка;
- боль в области груди, которая увеличивается при вдохе;
- бледность;
- сильный кашель с обилием мокроты, в которой находится гной;
- плохая работа желудочно-кишечного тракта;
- учащение сердцебиения;
- влажный кашель;
- хрипы при вдохе;
- глубокое дыхание.
Чем характеризуется вирусная форма болезни
Бактериальную пневмонию от вирусной отличить непросто, но, если использовать несколько простых фактов, то различия становятся видны даже не профессионалу:
- Бактериальная пневмония развивается дольше и протекает вяло. Выделить момент заражения сложно. Можно заметить ярко выраженный очаг поражения. У пациента температура поднимается в пределах 38 градусов.
- Для бактериальной пневмонии характерно наличие в мокроте гноя, который имеет желтый или зеленоватый оттенок. Для вирусной формы заболевания характерна водянистая мокрота без цвета.
- Бактериальная инфекция может развиваться как самостоятельно, так и на фоне других заболеваний или осложнений. Она может соединяться с вирусами, которые уменьшают защитную функцию организма, поэтому симптомы заболевания значительно ухудшаются. Если у больного гриппозная пневмония первичной формы, то в первые дни заболевания можно наблюдать сухой кашель, который постепенно становится мокрым, с обилием мокроты с кровью. Вторичная форма — бактериальная пневмония — чаще появляется спустя несколько дней. Для нее характерная гнойная мокрота.
- Если выделяется гной, то это говорит о бактериальной форме заболевания или о смешанной.
- Для лечения вирусной и бактериальной пневмоний используют совершенно разные препараты и антибиотики.
Клебсиелла и другие возбудители этой патологии
Появление бактериальной пневмонии провоцируют многие факторы, которых насчитывается огромное количество.
Самыми распространенными являются:
- Возбудители таких заболеваний как: сибирская язва, сальмонеллез, коклюш.
- Сильное переохлаждение организма, при котором активизируются все бактерии, что живут на слизистых оболочках или верхних дыхательных путях. Именно они провоцируют начало заболевания.
- Наличие у пациента вредных привычек, которые приводят к ослаблению иммунитета. Именно он становится началом проблем с сердцем и легкими. Нарушение защитной функции значительно ослабляет организм, что приводит к слабому сопротивлению бактериям.
Такие факторы могут провоцировать развитие бактериальной пневмонии по отдельности или вместе.
Если факторов болезни несколько, то симптоматика будет выражаться более ярко.
Возбудителями заболевания являются:
- пневмококки;
- стрептококки;
- менингококки;
- клебсиелла;
- легионелла;
- синегнойная палочка;
- гемофильная палочка;
- стафилококки;
- кишечная палочка.
Самыми частыми бактериями, которые вызывают «негоспитальную» пневмонию считаются:
- Пневмококки. Они становятся причиной бактериальной пневмонии чаще всего. Эти бактерии находятся в носоглотке человека, и при снижении защитной функции организма они при вдохе попадают в легкие, где и начинают активно развиваться. Кроме легких, эти микроорганизмы могут попасть в кровь из раны или занестись вместе с инфекцией.
- Клебсиелла. Бактерия находится в пищеварительном тракте, во рту человека и на его кожном покрове. Поражает только тех, у кого снижается иммунитет.
- Гемофильная палочка. Находится в верхних дыхательных путях на эпителии, и до снижения иммунитета не причиняет организму никакого вреда. Именно гемофильная палочка считается одной из самых часто встречаемых возбудителей бактериальной пневмонии.
- Стафилококк золотистый. Поражает чаще всего наркоманов, которые употребляют наркотики внутривенно, маленьких детей и людей с хроническими заболеваниями. Каждый четвертый носит в своем организме этот возбудитель, который находится на кожном покрове, в кишечнике или глотке.
Заразно ли это заболевание
Заразиться бактериальной пневмонией можно, так как больной человек распространяет опасные бактерии, которые стали причиной заболевания. Но не факт, что человек, в организм которого попали такие бактерии заразиться именно пневмонией.
Многие возбудители бактериальной пневмонии могут вызвать серьезные заболевания, такие как воспаление верхних дыхательных путей.
Заразится человек или нет, полностью зависит от уровня его иммунитета. Если он сильный, то болезнь пройдет мимо, если слабый, то может спровоцировать ряд более серьезных проблем и осложнений.
Каждый человек может сам от себя заразится пневмонией, так как является носителем большинства возбудителей этого заболевания, который в неактивной форме не могут причинить вред организму.
Как только уровень его защитной функции снижается, то у него есть шанс подцепить бактериальную пневмонию и без контакта с другими заболевшими.
Болезнь появляется после попадания в организм патогенной микрофлоры (бактерий). Они могут попасть к человеку через носителя или через предметы обихода.
Полезное видео по теме
Посмотрите видео про симптомы и лечение бактериальной пневмонии:
Установленный патогенез болезни
Попасть инфекция может двумя путями:
- гематогенным;
- лимфогенным;
- бронхогенным.
Если заболевание бронхогенного происхождения, то это может привести к образованию перибронхиальных инфильтратов. А гематогенный – к развитию интерстициальных очагов воспаления.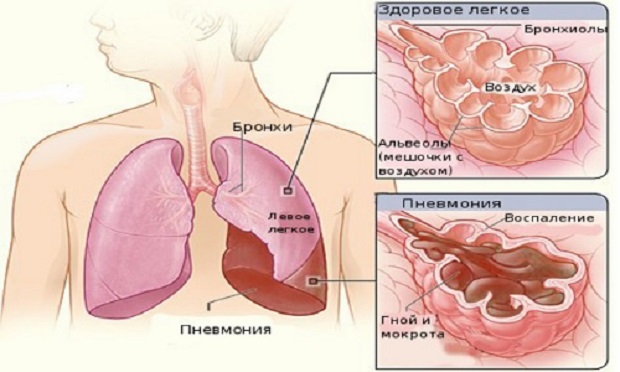
Чаще всего, микроорганизмы попадают в легкие бронхогенным путем из-за:
- вдыхания микробов из окружающей среды;
- попадание через аспирацию;
- переселение из верхних дыхательных путей в нижние:
- попадание во время проведения медицинских операций или ИВЛ.
Гематогенный путь, то есть попадание бактерий через кровь, встречается намного реже.
Это может произойти по таким причинам как:
- внутриутробное заражение;
- внутривенное заражение (наркомания);
- септические процессы.
Лимфогенный путь проникновения бактерий практически не встречается. После попадания враждебной микрофлоры, происходит закрепление и активное размножение бактерий, что приводит к развитию начальной стадии заболевания — бронхиту или бронихиолиту.
Когда микроорганизмы начинают распространяться за пределами бронхиол, то это приводит к воспалению. После этого в организме возникают очаги ателектаза из-за нарушения проходимости бронхов.
Чтобы вдохнуть кислород и избавиться от препятствий, организм вызывает кашель, но это приводит к распространению микроорганизмов по всему организму, что провоцирует образование новых очагов воспаления. Как результат у пациентов развивается дыхательная недостаточность, вызванная недостатком кислорода, если форма заболевания тяжелая, то это проводит к нарушению работоспособности сердца.
Острая, неуточненная форма пневмонии
Острая форма бактериальной пневмонии характеризуется усложнением симптомов.
У больного наблюдается:
- выделением гнойной мокроты коричневого цвета или мокроты с кровью при кашле;
- боль в груди, что усиливается при вдохе;
- появлением одышки даже в состоянии покоя;
- повышение температуры;
- бред;
- спутанность сознания.
Острая пневмония хорошо поддается лечению. Прогноз благоприятный, но только в том случае, когда больной вовремя обратился за помощью и тщательно выполнял все указания лечащего врача.
Если не лечить острую форму пневмонии вовремя, то это может привести к серьезным осложнениям, которые не только влияют на состояние здоровья всего организма, но и могут стать причиной летального исхода.
Иногда можно встреть бактериальную форму пневмонии без уточненного возбудителя. Обычно, для лечения такого вида используют тщательную диагностику и проводят анализы, которые помогут выявить индивидуальные реакции на той или иной вид лекарственных препаратов.
Так как при таком заболевания невозможно выявить главного возбудителя, то лечат с помощью препаратов общего действия.
Спустя несколько дней отслуживают реакцию организма, если она положительная и состояние больного улучшается, то продолжают использовать выбранный препарат в купе с другими медикаментами. Если реакции нет, то ищут другое средство, которое будет более эффективно бороться с воспалением.
Основные методы диагностики
Для диагностирования бактериальной пневмонии применяется несколько различных методов, которые помогают исключить другие похожие заболевания.
Основные методы диагностики:
- Осмотр врачом. Во время осмотра можно заметить бледность кожи, тяжелое и учащенное дыхание и цианоз. Во время пальпации заметны усиление дрожания голоса в месте поражения легких.
- Перкуссия. Можно заметить притупление или значительное укорочение легочного звука.
- Аускультация. Тяжелое дыхание или бронхиальное дыхание, усиление бронхофонии, хрипы во время вдоха и выдоха. При обострении слышны трения плевры.
- Лейкоцитоз. Формула имеет существенный сдвиг влево, значительным увеличением СОЭ, появлением лимфопении и С-реактивного белка.
- Рентген. Заметны протяжные очаги воспаления и деструкция ткани легких. В некоторых случаях можно заметить наличие плеврального выпота.
- Микроскопия. Это исследование направлено на выявления возбудителя и первопричины заболевания. Помочь определить возбудителя помогают посев мокроты и исследование вод бронхов.
- ФДБ. Проводится при наличии у пациента одышки или патологии легких.
- Исследование артериальной крови на состав газов. Проводится при осложнении бактериальной пневмонии, а также для определения уровня гиперкапнии и гипоксемии.
- Лабораторные анализы. Исследуется кровь на наличие отклонений от нормы, проводится анализ выпота плевры.
- МРТ и КТ. Они проводятся для того, чтобы исключить другие заболевания с подобной симптоматикой и проведенными анализами.
Эффективное лечение недуга
Определить вид лечения бактериальной пневмонии можно только по степени тяжести протекания заболевания. Если протекание болезни легкое, то врач назначает амбулаторное лечение.
Когда усиливается лихорадка и поднимается температура, то рекомендуется постельный режим, обильное питье и полезная пища, богатая витаминами.
Длительность лечения и полное выздоровление пациента зависит от возбудителя заболевания, степени тяжести и индивидуальных особенностей организма. Легкая форма бактериальной пневмонии лечится 10-14 дней, тяжелая — в течение месяца.
Для лечения бактериальной пневмонии используют антибактериальные препараты, в зависимости от индивидуальных реакций организма пациента или вида возбудителя.
Если у пациента аспирационная или госпитальная форма бактериальной пневмонии, то для лечения дополнительно прописывают:
- карбапенемы;
- линкозамиды;
- фторхинолоны;
- аминогликозиды;
- метронидазол.
При усложнении заболевания необходимо использовать более эффективные методики лечения, они включают:
- иммунотерапию;
- дезинтоксикационная терапия;
- оксигенотерапия;
- коррекция микроциркулярный нарушений.
Чтобы убрать болезненный и опасные симптомы принимают средства, которые снимают жар, восстанавливают ритм сердца, глюкозу и анальгетики.
Когда у пациента развивается абсцесс легкого, то проводится бронхоскопия, с применением антисептиков и антибиотиков. Возможно использование муколитических средств.
Для эффективного восстановления пациенту прописывают:
- физиотерапию;
- массаж грудной клетки;
- дыхательные упражнения.
После проведения курса лечения, для закрепления результата, улучшения состояния здоровья, восстановления сил организма и повышения уровня иммунитета необходимо санитарно-курортное лечение. Также, чтобы избежать возвращения болезни, рекомендуется регулярно приходить на прием к пульмонологу.
Возможные последствия и осложнения
Бактериальная пневмония считается опасным заболеванием, которое может привести даже к смерти, не говоря о других неприятных и опасных последствий для организма.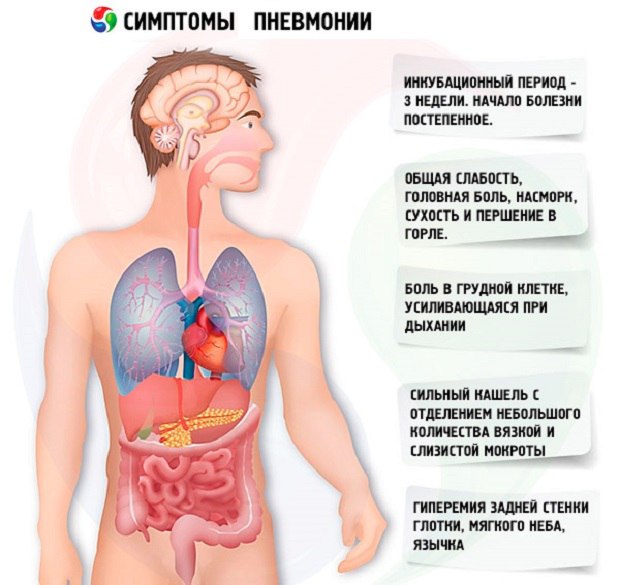
Если не лечить заболевание или обратится за помощью поздно, то возможно возникновение таких осложнений как:
- острая дыхательная недостаточность;
- отек легких;
- абсцесс;
- гангрена легкого;
- менингит;
- бактериемия;
- плевральный выпот;
- перикардит;
- гепатит;
- респираторный дистресс-синдром;
- эмпиема плевры;
- сердечная недостаточность;
- сепсис;
- нефрит.
Заболевание может нанести серьезный вред не только органам дыхания, но и сердечно-сосудистой системе, пищеварению, центральной нервной системе.
Так как это заболевание поражает органы дыхания, то в организм не поступает достаточное количество кислорода, который необходим для полноценного функционирования всех органов и систем.
Недостаток кислорода приводит к ухудшению работоспособности головного мозга.
Если обратится за помощью к врачу при появлении первых тревожных симптомов и провести качественное и продуктивное лечение, то прогноз благоприятный. Полностью вылечить бактериальную пневмонию возможно, курс лечения не займет много времени и сил, если не запускать болезнь на ранних стадиях.
Бактериальная пневмония – это острый процесс инфекционно-воспалительного характера в легочных тканях, который провоцируется патогенной флорой и микробами. Самыми уязвимыми лицами являются дети младше 5 лет и пожилые люди, достигшие возраста в 75 лет. Обратить внимание на представленную патологию необходимо в связи с тем, что она провоцирует значительное количество осложнений и высокую вероятность смертельного исхода.
В соответствии с клиническим течением идентифицируют очаговое (бронхиальную пневмонию) и долевое (лобарно-крупозную форму) воспаление легких бактериального типа. Очаговая форма затрагивает определенные области легочных тканей и прилегающие к ним бронхи. Если говорить о долевой форме, то она сопряжена с паренхимой цельной доли легочных тканей. В 70% случаев поражаются нижние области дыхательной системы.
У человека может формироваться бактериальная пневмония одностороннего и двустороннего типа. Последнее происходит в рамках единовременного поражения плевральной области и, в отсутствии лечения, формируется .
В соответствии с клиническими и патогенетическими показателями, пневмония бактериального типа может носить характер внебольничной (амбулаторной) или нозокомиальной (госпитальной) инфекции с формированием симптоматики спустя 48-72 часа после того, как пациент был помещен в стационар. Следует отметить, что:
- бактериальная пневмония может иметь облегченное, средней степени, тяжелое и проблемное течение;
- пневмония провоцируется гемофильной и другими бактериями;
- реже всего на формирование воспаления легких влияют стрептококки и менингококки.
Факторы риска
Для понимания природы патологии следует обратить внимание на то, каковы факторы риска.
Главной причиной формирования бактериальной болезни является недавно перенесенное ОРВИ.
Оно ослабляет протекционные силы организма, отрицательно воздействуя на респираторную систему.
Следующим провоцирующим фактором является почечная недостаточность, которая еще сильнее ослабляет организм. Она замедляет обмен веществ, ухудшает иммунитет и функциональные возможности человека. Частым случаем является заболевание бактериальной формой патологии в процессе лечения от почечной степени недостаточности (госпитальная форма).
К дополнительным факторам, преимущественно возникающим у людей старше 55 лет, относятся заболевания сердечной и сосудистой системы, а также ХОЗЛ (хроническое обструктивное заболевание легких).
 Следующими факторами риска являются иммунодефицитные состояния, а именно 1 и 2 типа сахарного диабета, устойчивый алкоголизм, СПИД и злокачественные опухоли. Если же говорить о факторе риска , то это ИВЛ (искусственная вентиляция легких), ранний период после осуществленной операции и дисбактериоз.
Следующими факторами риска являются иммунодефицитные состояния, а именно 1 и 2 типа сахарного диабета, устойчивый алкоголизм, СПИД и злокачественные опухоли. Если же говорить о факторе риска , то это ИВЛ (искусственная вентиляция легких), ранний период после осуществленной операции и дисбактериоз.
Дополнительные факторы
Гораздо более редкими факторами риска, относящимися к категории дополнительных, являются:
- аспирационного типа;
- длительные нарушения сознания;
- припадки, связанные с судорогами и мышечными сокращениями;
- болезни ЦНС и другие неврологические патологии.
Следует отметить еще два фактора, а именно общий наркоз и рефлюкс-эзофагит, которые наиболее отрицательно сказываются на состоянии дыхательной системы молодых людей, младше 7-8 лет. Для лучшего понимания представленной патологии, следует разобраться в том, какова ее клиническая картина.
Клиническая картина
При стандартном варианте патологии формируется неожиданная колебательная лихорадка, при которой температурные показатели тела колеблются в течение 24 часов на 5-10 градусов. Также состоянию характерны кашлевые позывы, имеющие продуктивный характер и слизисто-гнойные или ржавые мокротные выделения. В некоторых случаях формируются плевральные болезненные ощущения в области грудины.
Больных тревожит форсированная слабость, внезапное недомогание. Сопровождается клиническая картина головными болями, одышкой, миалгией и артралгией, а также продолжительной утратой аппетита и снижением индекса тела.
Типичным для описываемого заболевания является формирование тахикардии синусового типа, аритмии и артериальной гипотонии. У больного могут формироваться симптомы респираторной, кардиальной и почечной недостаточности. Учитывая специфичность проявлений, идентифицировать бактериальную пневмонию не составит труда, но что можно сказать о наиболее редких признаках патологии?
Самые редкие проявления
Более редкие разновидности и симптомы бактериальной формы пневмонии образуются в процессе заражения легочной области анаэробами в ротовой полости или легионеллой. Их характерным отличием является планомерное развитие симптомов, преобладание проявлений внелегочной системы. Пульмонологи легионеллезного типа проходит при сопровождении неврологических проявлений, дисфункции печеночной системы и диареи.
У людей пожилого возраста бактериальная форма пневмонии характеризуется следующими симптомами, как:
- затяжное течение с продолжительным субфебрилитетом;
- заметное усугубление самочувствия и состояния здоровья;
- очевидная одышка, проявляющаяся при минимальных нагрузках и в состоянии покоя (в наиболее сложных ситуациях);
- усугубление сопутствующих патологий (чаще всего связанных с деятельностью сердечной мышцы и почечной системы);
- дисфункция ЦНС и постепенный отказ всех органов, как естественный ответ нервной системы.
Наиболее специфичной является разновидность описываемого заболевания в детском возрасте, потому что ее симптомы необычны, а восстановление может продолжаться на протяжении 1-2 лет.
Форма патологии у детей
Детская форма бактериальной пневмонии развивается по быстрому сценарию. Симптомы начинаются с обычных – общее недомогание, кашель и боли в груди, иногда незначительные. После этого к проявлениям присоединяются другие признаки: одышка, учащенное биение сердца, невозможность осуществить вдох или выдох. Представленные симптомы должны стать поводом для обращения к пульмонологу или терапевту.
При невозможности осуществления вдоха или выдоха необходимо вызывать скорую помощь, потому что справиться с этим самостоятельно в домашних условиях не получится. Купировать состояние может пульмонолог. После того как дыхательный ритм будет восстановлен, необходимо провести диагностику. Она позволит установить, на каком этапе находится бактериальная форма пневмонии и какие средства восстановления организма должны применяться.
 При своевременном начале терапии вероятность быстрого излечения и отсутствия осложнений составляет 90%. Если организм ребенка ослаблен или лечение было запущено уже после формирования критических симптомов, увеличивается вероятность критических последствий и даже смерти.
При своевременном начале терапии вероятность быстрого излечения и отсутствия осложнений составляет 90%. Если организм ребенка ослаблен или лечение было запущено уже после формирования критических симптомов, увеличивается вероятность критических последствий и даже смерти.
Это зависит от того, каким типом вируса или бактерии был заражен ребенок. Поэтому следует обращать пристальное внимание на нестандартные симптомы и не медлить с обращением к терапевту и другим врачам. В таком случае бактериальная пневмония у детей окажется безопасной.
Диагностические меры
Для идентификации диагноза применяют лабораторные и специальные методы исследования. Под лабораторными подразумеваются следующие типы анализов:
- на наличие лейкоцитоза с аккомодацией лейкоформулы в левую сторону;
- гипонатриемия;
- увеличение соотношения трансаминаз;
- исследование крови бактериологического типа для идентификации категории возбудителя;
- обследование мокроты с изменением окраски по Грому;
- обследование материала бактериологического характера, полученного в рамках бронхоальвеолярного лаважа и плевроцентаза;
- изучение иммунного статуса у людей с вероятным дефицитом иммунитета.
К специальным типам исследования относится рентген области грудины, бронхоскопия и обследованием ФВД, необходимое в рамках дифференциальной диагностики.
В наиболее спорных ситуациях применяют КТ легочной области, позволяющее выявить воспаление или опухолевидные процессы.
Особое внимание уделяется дифференциальной диагностике, которая позволяет отличить представленное заболевание от туберкулеза, инфаркта легкого, контузии легочной области, васкулитов и других проявлений. Представленные диагностические меры крайне важны для ведения терапии и исключения отрицательных последствий.
Способы терапии
 В зависимости от степени тяжести переносимой патологии, восстановительный процесс осуществляется в домашних условиях или в больнице. В любом случае требуется соблюдение строгой диеты и использование антибиотических компонентов. Говоря об изменении рациона питания, следует отметить, что требуется использование достаточного соотношения белков, повышенное использование витаминного комплекса А, С и В.
В зависимости от степени тяжести переносимой патологии, восстановительный процесс осуществляется в домашних условиях или в больнице. В любом случае требуется соблюдение строгой диеты и использование антибиотических компонентов. Говоря об изменении рациона питания, следует отметить, что требуется использование достаточного соотношения белков, повышенное использование витаминного комплекса А, С и В.
Для восстановления организма при бактериальной пневмонии необходимо применение продуктов, насыщенных никотиновой кислотой. Пища должна подаваться больному в измельченном виде, не более 6-7 раз в сутки. Представленное дробное питание позволяет постоянно питать организм, улучшая обмен веществ и иммунитет.
Говоря о применении лекарств, следует отметить антибактериальные средства, употребляемые в течение 1-2 дней до окончательного утверждения диагноза. При внебольничной форме пневмонии используют натриевую соль, а для людей молодого возраста – эритромицин. Препаратом резерва является фторхинилон и азитромицин.
В рамках госпитальной пневмонии применяют аминогликозиды, которые комбинируют с цефалоспоринами. В зависимости от разновидности вируса и бактерии могут применяться другие восстановительные препараты – отхаркивающие, прямого воздействия, муколитики.
Дополнительно о лечении
Для того чтобы лечение при бактериальной форме пневмонии было эффективным, рекомендуется осуществлять периодический контроль состояния здоровья. Для этого понадобится сдавать анализы мокроты, крови и мочи. В некоторых ситуациях показано рентгенологическое обследование, для установления всех нюансов в состоянии здоровья. К дополнительным критериям лечения относятся следующие:
- в осложненных ситуациях осуществляется терапия дезинтоксикационного типа и иммунологическая терапия, корректировка нарушений микроциркуляторного типа и улучшение состояния при диспротеинемии;
- дополнительной мерой воздействия является кислородотерапия;
- могут применяться компоненты жаропонижающего характера, анальгетические средства, глюкокортикоиды и препараты для восстановления сердечного ритма;
- больным с патологией и бронхиальной обструкцией необходима аэрозольная терапия с бронхолитическими компонентами.
Осложнения и последствия
 Учитывая критичность патологии и высокую скорость поражения организма бактериями при отсутствии корректного лечения, вероятность развития осложнений и последствий для организма достаточно высока. К вероятным осложнениям относится: плевральная эмпиема, абсцесс легочной области и синдром дыхательного дистресса у людей во взрослом возрасте.
Учитывая критичность патологии и высокую скорость поражения организма бактериями при отсутствии корректного лечения, вероятность развития осложнений и последствий для организма достаточно высока. К вероятным осложнениям относится: плевральная эмпиема, абсцесс легочной области и синдром дыхательного дистресса у людей во взрослом возрасте.
При продолжительном течении заболевания и ослабленном иммунитете представленные процессы окажутся необратимыми. Бактериальная пневмония провоцирует смерть в 9% случаев, а при наличии обозначенных осложнений указанный показатель увеличивается в пять раз, достигая 50%. С учетом представленных печальных статистических данных, рекомендуется осуществлять своевременную и полноценную профилактику патологии.
Профилактические мероприятия
Для исключения вероятности заражения обозначенной формой пневмонии следует проводить ежегодную вакцинацию. Дополнительными мерами, улучшающими деятельность организма, является витаминизация, ведение здорового образа жизни (отказ от алкогольной и никотиновой зависимости), соблюдение физической активности (ежедневные пешие прогулки, утренняя зарядка, закаливание).
Особенное внимание в рамках профилактики уделяется рациональному питанию и умеренному применению лекарственных средств, без которых восстановление при бактериальной форме заболевания окажется не 100%. При профилактике рекомендуется использовать медикаменты, которые:
- облегчат дыхательный процесс;
- снимут отечность;
- исключат формирование болезненных ощущений в области грудной клетки.
Нормы рационального питания остаются такими же, какими они были и в процессе лечения. С той лишь разницей, что необходимо основной упор осуществлять на использование натуральных компонентов: сезонных фруктов и овощей, белков, жиров и углеводов. Для того чтобы состояние больного улучшалось, следует раз в 1.5-2 месяца посещать пульмонолога или семейного врача. При представленном подходе организм в кратчайшие сроки восстановится после бактериальной пневмонии.
Описанное заболевание является опасным для людей любого возраста, однако наиболее критично оно для детей и лиц старше 55-60 лет. Для того чтобы свести риски к минимуму, следует проводить вакцинацию, следить за состоянием здоровья и при первых тревожных симптомах обращаться к врачу. Это поможет сохранить здоровье и максимальную жизнедеятельность.