फेफड़ों में क्या बैक्टीरिया हो सकता है। तीव्र जीवाणु निमोनिया
उत्पाद का नाम: निमोनिया बैक्टीरिया
निमोनिया बैक्टीरिया
जीवाणु निमोनिया- बैक्टीरियल ईटियोलॉजी के निचले श्वसन पथ की तीव्र या पुरानी सूजन प्रक्रिया। संक्रमण अस्पताल या अस्पताल से बाहर हो सकता है (उन लोगों के लिए जो कम से कम 72 घंटे अस्पताल में हैं)।आवृत्ति
नैदानिक तस्वीर
प्रयोगशाला अनुसंधान
विशेष शोध
उपचार:
आहार। पर्याप्त प्रोटीन सामग्री और विटामिन ए, सी, समूह बी की उच्च सामग्री के साथ एक पूर्ण आहारसंदर्भ की रणनीति
16 वर्ष से कम आयु के 60 वर्ष से कम आयु के
जटिलताओं
अन्य rubrics में बाथरूम
जीवाणु निमोनिया एक प्रकार का निमोनिया है जो बैक्टीरिया के कारण होता है। जीवाणु निमोनिया निमोनिया का एकमात्र रूप नहीं है - यह वायरस, कवक, रसायन और अन्य जीवों के कारण भी हो सकता है।
जीवाणु निमोनिया के कारण
जीवाणु निमोनिया विभिन्न प्रकार के जीवाणुओं के कारण हो सकता है। जीवाणु निमोनिया के कुछ सबसे आम कारण हैं:
- माइकोप्लाज़्मा
- न्यूमोकोकस न्यूमोनिया
- लीजोनेला
- स्टाफिलोकोकस ऑरियस
- क्लैमिडोफिला निमोनिया
- Klebsiella निमोनिया
जीवाणु निमोनिया किसी भी उम्र में किसी भी व्यक्ति को प्रभावित कर सकता है। बच्चों, बुजुर्गों (65 वर्ष से अधिक) और पुरानी बीमारियों वाले लोगों या कमजोर प्रतिरक्षा प्रणाली के लिए यह सबसे गंभीर प्रकार का निमोनिया है।
जीवाणु निमोनिया के लक्षण:
जीवाणु निमोनिया के लक्षणों में शामिल हैं:
- दर्दनाक खांसी
- उच्च तापमान
- ठंड लगना
- सांस की तकलीफ
- सांस लेने के साथ छाती दर्द
- सिरदर्द
- भूख की कमी
- थकान और थकावट
- भ्रम (जीवाणु निमोनिया का एक गंभीर लक्षण - एक डॉक्टर से परामर्श)
- तेजी से सांस लेने और नाड़ी (गंभीर लक्षण - एक डॉक्टर से परामर्श करें)
- होंठ का ब्लूश रंग, ऑक्सीजन की कमी का संकेत (एक गंभीर लक्षण - एक डॉक्टर से परामर्श)
जीवाणु निमोनिया कैसे प्रवाह करता है?
जीवाणु निमोनिया अन्य प्रकार के निमोनिया की तुलना में अधिक तेज़ी से शुरू हो सकता है और अधिक गंभीर लक्षणों के साथ विकसित हो सकता है। जिन लोगों पर जीवाणु निमोनिया द्वारा हमला किया गया था, उनमें उच्च बुखार, पसीना पसीना और तेजी से सांस लेने का कारण होता है। यदि संक्रमण जल्दी से बढ़ता है, तो होंठ जीवाणु निमोनिया में नीला हो सकता है, और जीवाणु निमोनिया में ऑक्सीजन की कमी के संबंध में, भ्रम या भ्रम उत्पन्न हो सकता है।
जीवाणु निमोनिया की संभावित जटिलताओं
हम अक्सर सुनते हैं कि निमोनिया स्वयं ठंड या फ्लू की जटिलता है। लेकिन जीवाणु निमोनिया एक बहुत ही गंभीर बीमारी बन सकता है और इससे भी अधिक जीवन-धमकी देने वाली स्थितियों का कारण बन सकता है। निमोनिया की जटिलताओं में शामिल हैं:
- पूति
- श्वसन विफलता
- तीव्र श्वसन परेशानी सिंड्रोम
- फेफड़ों की अनुपस्थिति
जीवाणु निमोनिया के इलाज के लिए विकल्प
यदि आपका डॉक्टर निर्धारित करता है कि आपके पास जीवाणु निमोनिया है, तो वह निर्धारित कर सकता है। यदि आपके पास हृदय रोग, सीओपीडी, मधुमेह मेलिटस, या गुर्दे की बीमारी जैसी कुछ बीमारियां हैं तो मजबूत एंटीबायोटिक्स की आवश्यकता हो सकती है।
एंटीबायोटिक्स के अलावा, रोगी को निमोनिया के लक्षणों के इलाज के लिए अतिरिक्त दवाओं की आवश्यकता होगी। लक्षणों के आधार पर दर्द राहत, बुखार reducers, श्वसन प्रक्रियाओं या इनहेलर्स आवश्यक हो सकता है।
कुछ लोग जिनके जीवाणु निमोनिया अस्पताल में भर्ती होना चाहिए। ऐसा तब हो सकता है जब निमोनिया वाले रोगी को चतुर्थ पीढ़ी एंटीबायोटिक्स के पाठ्यक्रम की आवश्यकता होती है, या एक व्यक्ति को पूरक ऑक्सीजन प्राप्त करना चाहिए।
यदि आपके पास जीवाणु निमोनिया है, लेकिन अस्पताल में भर्ती की आवश्यकता नहीं है, तो आप बेहतर महसूस करने के लिए घर पर कुछ कदम उठा सकते हैं।
- बहुत आराम करो।
- बहुत सारे तरल पदार्थ पीएं। यह फेफड़ों में श्लेष्म को कम करने में मदद करेगा, ताकि आप अधिक प्रभावी ढंग से साफ़ कर सकें।
- दर्द और बुखार से निपटने में मदद करने के लिए टायलोनोल, एडविल या एस्पिरिन जैसे गैर-पर्चे दवाएं लें। यदि आप अन्य दवाएं ले रहे हैं या आपके पास अन्य चिकित्सीय स्थितियां हैं, तो किसी भी दवा लेने से पहले अपने डॉक्टर से चर्चा करें। एस्पिरिन 18 वर्ष से कम उम्र के बच्चे को तब तक नहीं दिया जाना चाहिए जब तक अन्यथा उसके डॉक्टर द्वारा अनुशंसित न किया जाए।
- खांसी की दवा न लें जब तक कि आपका डॉक्टर अन्यथा न कहें। खांसी की दवाएं निमोनिया को खराब कर सकती हैं या फेफड़ों से श्लेष्म खांसी को मुश्किल बना सकती हैं।
जीवाणु निमोनिया की रोकथाम
जीवाणु निमोनिया किसी भी समय किसी भी को प्रभावित कर सकता है। आज इस बीमारी को पूरी तरह से रोकने के लिए कोई गारंटीकृत तरीका नहीं है, लेकिन सलाह दी जाती है कि कुछ कदम उठाएं जो जीवाणु निमोनिया प्राप्त करने के जोखिम को कम कर सकते हैं।
- एक फ्लू टीका बनाओ।
- धूम्रपान मत करो।
- अक्सर अपने हाथ धो लो।
आप निमोनिया के लिए उच्च जोखिम में हैं, तो निमोनिया के खिलाफ एक टीके, जो आप रोग के कुछ (सभी नहीं) प्रकार से रक्षा कर सकते हैं बनाते हैं। यह निर्धारित करने के लिए कि क्या निमोनिया टीका आपके लिए सही विकल्प है, अपने डॉक्टर से बात करें।
जीवाणु निमोनिया रोगजनक या सशर्त रूप से रोगजनक बैक्टीरिया के कारण फेफड़ों की सूजन-संक्रामक बीमारी है।
बीमारी, इसके प्रकार और रूपों के बारे में सामान्य जानकारी
रोग के एटियलजि फेफड़ों अंतरिक्ष में बैक्टीरिया, सूजन, परिगलन या फोड़ा हिस्सा है या शरीर के कुल मात्रा के बाद के प्रवेश को शामिल है।
पैथोलॉजी के कारण रोगजनक के प्रकार के आधार पर, रोग एयरबोर्न द्वारा या संपर्क द्वारा संचरित किया जा सकता है और संक्रामक हो सकता है।
लेकिन ज्यादातर मामलों में, रोग घटना, रक्त और परिधीय भड़काऊ फोकी से लसीका की वर्तमान के साथ होता है मुंह और घेघा की सामग्री को बैक्टीरिया से संक्रमण के साथ सीधे संपर्क से श्वसन प्रणाली में फेंक, और साथ ही साथ वस्तु (nebulization, वेंटीलेटर, ट्रेकियोस्टोमी ट्यूब, आदि )।
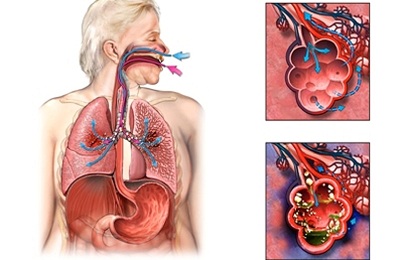
 इस प्रकार आक्रमण बैक्टीरिया एल्वियोली और पीप तरल पदार्थ भरने के लिए होता है, सूजन या प्रक्रिया के दोनों अलग साइटों उठता पूरी तरह से फेफड़े के ऊतकों को शामिल किया गया।
इस प्रकार आक्रमण बैक्टीरिया एल्वियोली और पीप तरल पदार्थ भरने के लिए होता है, सूजन या प्रक्रिया के दोनों अलग साइटों उठता पूरी तरह से फेफड़े के ऊतकों को शामिल किया गया।
आंकड़ों के मुताबिक, जीवाणु निमोनिया बुजुर्ग लोगों (70 साल से अधिक) और 5 साल से कम उम्र के बच्चों को प्रभावित करता है। यह स्थानीय प्रतिरक्षा की कम प्रतिक्रिया के साथ-साथ श्वसन प्रणाली की संरचना की विशिष्टता के कारण है।
जीवाणु निमोनिया को कई विशिष्ट विशेषताओं के अनुसार वर्गीकृत किया जा सकता है। सबसे पहले, रोग के रूप रोगजनक के प्रकार के अनुसार विभाजित होते हैं।
बैक्टीरिया जो निमोनिया की ऐसी उप-प्रजातियों के साथ संक्रमण का कारण बनता है:

यह संभावित रोगजनकों की पूरी सूची नहीं है, लेकिन अन्य बैक्टीरिया के साथ फेफड़ों का संक्रमण है<5% от общего числа случаев.
संक्रमण की साइट पर, अस्पताल और आउट पेशेंट फॉर्म अलग हैं। जटिलताओं और विकृति की गंभीरता के अनुसार, एक अस्पताल में जिसके परिणामस्वरूप सबसे खतरनाक, बैक्टीरिया, एंटीबायोटिक दवाओं के लिए बहु-प्रतिरोधी द्वारा संदूषण के उच्च जोखिम के रूप में है।
इस प्रकार की बीमारी का निदान किया जाता है यदि अधिकतम 3-4 दिनों के अस्पताल में भर्ती होने और अस्पताल के संक्रमण के बहिष्कार के बाद लक्षण प्रकट होने लगते हैं। निमोनिया प्रक्रिया का स्थानीयकरण हो सकता है:
हमारे पाठक Ekaterina Smirnova की प्रतिक्रिया
हाल ही में, मैंने एक लेख पढ़ा है जो निमोनिया के इलाज के लिए पिता जॉर्ज के मठ संग्रह का वर्णन करता है। इस संग्रह के साथ, आप जल्दी से निमोनिया का इलाज कर सकते हैं और घर पर फेफड़ों को मजबूत कर सकते हैं।
मुझे किसी भी जानकारी पर भरोसा करने के लिए इस्तेमाल नहीं किया गया था, लेकिन मैंने बैग की जांच करने और आदेश देने का फैसला किया। मैं एक सप्ताह में एक परिवर्तन देखा: तापमान, थम यह साँस लेने के लिए आसान हो गया है, मैं शक्ति और ऊर्जा, और सीने में लगातार दर्द की वृद्धि महसूस किया है, कंधे ब्लेड के तहत मुझे परेशान कर रहे थे से पहले - पीछे हट, और के बाद 2 सप्ताह कुल मिलाकर चले गए हैं। एक्स-रे ने दिखाया कि मेरे फेफड़े नोरम हैं! कोशिश करें और आप, और यदि आप रुचि रखते हैं, तो नीचे दिया गया लिंक एक लेख है।
ईटियोलॉजी और किसी विशेष उप-प्रजाति की सदस्यता के आधार पर, जीवाणु निमोनिया के इलाज के लक्षण और तरीके एक दूसरे से काफी भिन्न हो सकते हैं।
के कारण
संक्रमण के प्रत्यक्ष और पूर्ववर्ती कारक दोनों हैं।
जोखिम समूह है:

लेकिन रोग की ईटियोलॉजी में फेफड़ों के ऊतकों की जीवाणु सूजन पैदा करने के कुछ ही तरीके शामिल हैं। इनमें शामिल हैं:
नैदानिक तस्वीर
जीवाणु निमोनिया के लक्षण सामान्य और विशिष्ट (रोगजनक के प्रकार के आधार पर) होते हैं।
सामान्य विशेषताओं में शामिल हैं:

इस तरह के लक्षण बीमारी के एक सामान्य पाठ्यक्रम में पाए जाते हैं। लेकिन यदि संक्रमण के रोगजनक इस बीमारी के लिए एक अटूट सूक्ष्मजीव है, तो लक्षण थोड़ा अलग हो सकते हैं।
तो, लेगियोनेला आंतरिक अंगों (दस्त, यकृत और गुर्दे की अक्षमता) के विकारों के प्रावधान के साथ लक्षणों का क्रमिक विकास देता है।
रोग की ईटियोलॉजी बीमारी के दौरान अचानक शुरुआत और तेजी से प्रगति दर्शाती है। और प्रभावी उपचार की अनुपस्थिति में, यह सेप्सिस और मृत्यु तक गंभीर जटिलताओं की घटना को धमकाता है, इसलिए समय पर निदान बस एक महत्वपूर्ण प्रक्रिया है।
निदान
एनामेनेसिस और प्राथमिक परीक्षा एकत्र करने के बाद, फुफ्फुसीय चिकित्सक रोगी को कई अतिरिक्त नैदानिक अध्ययनों को पूरा करने के लिए निर्देशित करता है।
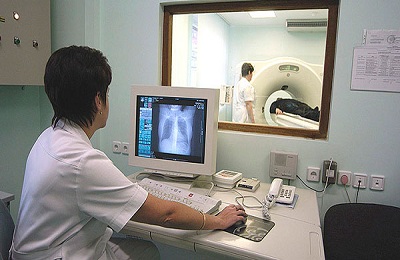 हार्डवेयर विधियों में शामिल हैं:
हार्डवेयर विधियों में शामिल हैं:
- फेफड़ों की रेडियोग्राफी।
- सीटी और एमआरआई।
यह न केवल उनके आकार, आकार और स्थान का आकलन करने के लिए पैथोलॉजी के फॉसी को देखने की अनुमति देता है, बल्कि लक्षणों के अन्य संभावित कारणों को भी बाहर निकालने की अनुमति देता है (सूजन, तपेदिक, दिल की विफलता)।
उसी समय, नैदानिक परीक्षण भी आयोजित किए जाते हैं:

कुछ विवादास्पद मामलों में, ब्रोन्ची की फ्लशिंग की आवश्यकता हो सकती है, इसके बाद परिणामी तरल पदार्थ की सामग्री का अध्ययन किया जा सकता है। पर्याप्त और प्रभावी उपचार की नियुक्ति के लिए अध्ययनों का एक जटिल परिचालन करना आवश्यक है।
उपचार के तरीके
रोग की जीवाणु एटियोलॉजी में एंटीबायोटिक दवाओं का उपयोग अनिवार्य है, क्योंकि केवल ऐसी दवाएं रोगजनक बैक्टीरिया से लड़ने में सक्षम हैं।
 उपचार की शुरुआत में, डॉक्टर व्यापक स्पेक्ट्रम एंटीबायोटिक दवाओं की नियुक्ति पर सहमत होते हैं। यह इस तथ्य के कारण है कि सूक्ष्मजीव के प्रकार को निर्धारित करने में कुछ समय लगता है। और बुवाई के परिणाम प्राप्त करने के बाद ही तैयारी को एक और विशेष रूप से बदल दिया जाता है।
उपचार की शुरुआत में, डॉक्टर व्यापक स्पेक्ट्रम एंटीबायोटिक दवाओं की नियुक्ति पर सहमत होते हैं। यह इस तथ्य के कारण है कि सूक्ष्मजीव के प्रकार को निर्धारित करने में कुछ समय लगता है। और बुवाई के परिणाम प्राप्त करने के बाद ही तैयारी को एक और विशेष रूप से बदल दिया जाता है।
बैक्टीरियल निमोनिया के मध्यम और गंभीर मामलों में मौखिक उपयोग के क्रमिक संक्रमण के साथ अनजाने में दवाओं की शुरूआत की आवश्यकता होती है, उपचार अस्पताल में होता है।
अधिक हल्के मामलों में, दवा को आउट पेशेंट आधार पर लिया जा सकता है, लेकिन डॉक्टर द्वारा निरंतर निगरानी के साथ। 5 साल से कम उम्र के वयस्कों और जटिलताओं के जोखिम को कम करने के लिए 5 साल से कम आयु के बच्चों का इलाज अस्पताल में ही किया जाना चाहिए।
 जीवाणु निमोनिया उपचार की लंबी अवधि के साथ इस बीमारी के अन्य रूपों से अलग है। एंटीबायोटिक थेरेपी का कोर्स 10 से 21 दिनों तक होता है।
जीवाणु निमोनिया उपचार की लंबी अवधि के साथ इस बीमारी के अन्य रूपों से अलग है। एंटीबायोटिक थेरेपी का कोर्स 10 से 21 दिनों तक होता है।
प्रत्यक्ष रोगजनक से लड़ने के अलावा, म्यूकोलिटिक और उम्मीदवारों का अतिरिक्त उपयोग किया जाता है। यह फेफड़ों को संचित तरल पदार्थ से मुक्त करने में मदद करता है और स्वाभाविक रूप से बैक्टीरिया की महत्वपूर्ण गतिविधि के उत्पादों को हटाने में मदद करता है (कफ को खांसी)।
इसके अलावा, पोषण और खपत की मात्रा का कोई महत्व नहीं है। आहार पाचन कार्बोहाइड्रेट और प्रोटीन के साथ भोजन होना चाहिए। केंद्रीय तंत्रिका तंत्र की विकलांगता वाले बच्चों और बच्चों को खिलाने के नियमों पर ध्यान देना विशेष रूप से महत्वपूर्ण है, क्योंकि उन्हें श्वसन पथ में भोजन फेंकने का एक बड़ा खतरा है।
सहायक चिकित्सा में विटामिन युक्त दवाओं, इम्यूनोमोडालेटर, ऑक्सीजन थेरेपी, मालिश और फिजियोथेरेपी का उपयोग शामिल है। यह सब वसूली के समय को कम कर सकता है और रोगी की स्थिति को कम कर सकता है।
फिलहाल, कई एंटीबैक्टीरियल दवाएं हैं जो अधिकांश रोगजनकों को नष्ट कर सकती हैं जो निमोनिया का कारण बनती हैं।
लेकिन स्पुतम संस्कृति की संस्कृति द्वारा कारक एजेंट का निर्धारण करने के बाद, किसी अन्य प्रकार के एंटीबायोटिक के साथ निर्धारित तैयारी को पूरी तरह से बदलने या पूरक करने की सिफारिश की जाती है। उदाहरण के लिए:

एंटीबायोटिक्स की सभी पंक्तियों में, वृद्धावस्था और 2 महीने से बच्चों में संभावित उपयोग के साथ तैयारियां विकसित की गई हैं।
जीवाणु निमोनिया दोनों आसपास के लोगों के लिए संक्रामक और पूरी तरह से सुरक्षित दोनों हो सकता है - यह सीधे सूक्ष्मजीव पर निर्भर करता है जो इसका कारण बनता है। उपचार से इनकार करने से न केवल गंभीर जटिलताओं का कारण बन सकता है, बल्कि मौत भी हो सकती है। 65 से अधिक उम्र के वयस्कों में, यह आंकड़ा 30% तक पहुंच गया है।
निमोनिया के जीवाणु रूप तीव्र संक्रामक रोगों को संदर्भित करता है। फेफड़े के ऊतकों की सूजन की उपस्थिति एक विशिष्ट विशेषता है, जो रंगा नहीं जाता है, जो बढ़ता है। यह बीमारी मानव शरीर में सूक्ष्मजीवों के प्रवेश का कारण बनती है।
मुख्य विशेषताएं हैं:
- गंभीर बुखार;
- शरीर का नशा;
- श्वसन अपर्याप्तता।
इस तरह के निमोनिया पहले निमोनिया के अन्य रूपों के मामलों की संख्या में पहले स्थान पर है। अक्सर, छोटे बच्चे और बुजुर्ग लोग 70 साल से अधिक उम्र के होते हैं।
रोग का कोर्स जटिलताओं के तेज़ी से विकास से विशेषता है, उनमें से सबसे खतरनाक श्वसन विफलता है।
रोग के अक्सर लक्षण:
- भूख की कमी;
- मजबूत कमजोरी और सुस्ती;
- उच्च तापमान;
- मांसपेशी दर्द;
- सांस की तकलीफ;
- बुखार;
- छाती में दर्द जो प्रेरणा के साथ बढ़ता है;
- पीलापन;
- एक मजबूत खांसी के साथ एक मजबूत खांसी, जिसमें पुस है;
- गैस्ट्रोइंटेस्टाइनल ट्रैक्ट का खराब प्रदर्शन;
- हृदय गति में वृद्धि;
- गीली खांसी;
- श्वास लेते समय घूमना;
- गहरी सांस लेना
बीमारी के वायरल रूप से क्या विशेषता है
वायरल से जीवाणु निमोनिया अंतर करना मुश्किल है, लेकिन यदि आप कुछ साधारण तथ्यों का उपयोग करते हैं, तो अंतर भी पेशेवर के लिए दिखाई देता है:
- जीवाणु निमोनिया लंबे समय तक विकसित होता है और सुस्त प्रवाह करता है। संक्रमण के क्षण को अलग करना मुश्किल है। आप एक स्पष्ट घाव देख सकते हैं। रोगी का तापमान 38 डिग्री के भीतर बढ़ता है।
- जीवाणु निमोनिया के लिए पुस के झुंड में उपस्थिति की विशेषता है, जिसमें पीला या हरा रंग का टिंग है। बीमारी के एक वायरल रूप को पानी के बिना पानी के स्पुतम द्वारा चित्रित किया जाता है।
- जीवाणु संक्रमण दोनों स्वतंत्र रूप से और अन्य बीमारियों या जटिलताओं के खिलाफ विकसित कर सकते हैं। यह वायरस के साथ गठबंधन कर सकता है जो शरीर के सुरक्षात्मक कार्य को कम करता है, इसलिए लक्षण काफी खराब हो जाते हैं। यदि रोगी को प्राथमिक रूप से इन्फ्लूएंजा निमोनिया होता है, तो रोग के पहले दिनों में आप सूखी खांसी देख सकते हैं जो धीरे-धीरे गीले हो जाते हैं, रक्त के साथ कफ की बहुतायत के साथ। माध्यमिक रूप - जीवाणु निमोनिया - अक्सर कुछ दिनों के बाद प्रकट होता है। उसके लिए, विशेषता purulent sputum।
- यदि पुस है, तो यह रोग या मिश्रित एक जीवाणु रूप इंगित करता है।
- वायरल और जीवाणु निमोनिया का इलाज करने के लिए पूरी तरह से अलग दवाओं और एंटीबायोटिक दवाओं का उपयोग करें।
क्लेब्सीला और इस रोगविज्ञान के अन्य रोगजनक
जीवाणु निमोनिया की उपस्थिति कई कारकों से उकसाती है, जिनमें से एक बड़ी संख्या है।
सबसे आम हैं:
- एंथ्रेक्स, सैल्मोनेलोसिस, खांसी खांसी जैसी बीमारियों के कारक एजेंट।
- शरीर का एक मजबूत हाइपोथर्मिया, जो श्लेष्म झिल्ली या ऊपरी श्वसन मार्ग पर रहने वाले सभी बैक्टीरिया को सक्रिय करता है। वे बीमारी की शुरुआत को उकसाते हैं।
- रोगी की बुरी आदतें होती हैं, जिससे प्रतिरक्षा कमजोर हो जाती है। वह दिल और फेफड़ों के साथ समस्याओं की शुरुआत है। सुरक्षात्मक कार्य का उल्लंघन शरीर को कमजोर करता है, जिससे बैक्टीरिया के लिए कमजोर प्रतिरोध होता है।
ऐसे कारक अलग-अलग या एक साथ जीवाणु निमोनिया के विकास को उत्तेजित कर सकते हैं।
यदि कई कारक हैं, तो लक्षण लक्षण अधिक स्पष्ट होगा।
रोग के कारक एजेंट हैं:
- pneumococci;
- स्ट्रेप्टोकोक्की;
- meningococcus;
- क्लेबसिएला;
- लीजोनेला;
- स्यूडोमोनास एरुजिनोसा;
- हेमोफिलस इन्फ्लूएंजा;
- staphylococci;
- ई कोलाई
"गैर अस्पताल" निमोनिया का कारण बनने वाला सबसे आम बैक्टीरिया है:
- Pneumococci। वे अक्सर जीवाणु निमोनिया का कारण हैं। ये बैक्टीरिया एक व्यक्ति के नासोफैरेन्क्स में होते हैं, और जब शरीर का रक्षात्मक कार्य घटता है, तो वे फेफड़ों में प्रवेश करते हैं, जहां वे सक्रिय रूप से विकसित होते हैं। फेफड़ों के अलावा, ये सूक्ष्मजीव घाव से रक्त में आ सकते हैं या संक्रमण के साथ ले जा सकते हैं।
- क्लेबसिएला। बैक्टीरिया पाचन तंत्र में एक व्यक्ति के मुंह में और उसकी त्वचा पर स्थित है। यह केवल उन लोगों को प्रभावित करता है जिन्होंने प्रतिरक्षा में कमी आई है।
- हेमोफिलस इन्फ्लूएंजा। यह उपकला पर ऊपरी श्वसन पथ में स्थित है, और जब तक प्रतिरक्षा कम नहीं हो जाती है, इससे शरीर को कोई नुकसान नहीं होता है। यह हेमोफिलिक रॉड है जिसे जीवाणु निमोनिया के सबसे आम रोगजनक माना जाता है।
- स्टाफिलोकोकस ऑरियस। यह अक्सर नशीली दवाओं के नशे में हमला करता है जो अनियंत्रित, छोटे बच्चों और पुरानी बीमारियों वाले लोगों का उपयोग करते हैं। चार में से एक अपने शरीर में इस रोगजनक, जो त्वचा पर है, आंत या फेरनक्स में होता है।
क्या यह बीमारी संक्रामक है
आप जीवाणु निमोनिया से संक्रमित हो सकते हैं, क्योंकि एक बीमार व्यक्ति खतरनाक जीवाणु फैलता है जिससे बीमारी होती है। लेकिन यह एक तथ्य नहीं है कि जिस व्यक्ति का शरीर इस तरह का बैक्टीरिया गिर गया था वह निमोनिया से संक्रमित था।
जीवाणु निमोनिया के कई रोगजनक गंभीर बीमारियों का कारण बन सकते हैं, जैसे ऊपरी श्वसन पथ की सूजन।
चाहे कोई व्यक्ति संक्रमित हो या न हो, पूरी तरह से उसकी प्रतिरक्षा के स्तर पर निर्भर करता है। यदि यह मजबूत है, तो यदि कमजोर हो तो रोग बीत जाएगा, इससे कई गंभीर समस्याएं और जटिलताओं को उकसाया जा सकता है।
हर कोई खुद से निमोनिया प्राप्त कर सकता है, क्योंकि वह इस बीमारी के अधिकांश रोगजनकों का वाहक है, जो एक निष्क्रिय रूप में शरीर को नुकसान नहीं पहुंचा सकता है।
जैसे ही उसके सुरक्षात्मक कार्य का स्तर कम हो जाता है, उसके पास बैक्टीरिया निमोनिया और अन्य रोगग्रस्त लोगों के संपर्क के बिना पकड़ने का मौका होता है।
यह रोग रोगजनक माइक्रोफ्लोरा (बैक्टीरिया) के शरीर में प्रवेश के बाद प्रकट होता है। वे एक वाहक के माध्यम से या घर के सामान के माध्यम से एक व्यक्ति के लिए मिल सकता है।
विषय पर उपयोगी वीडियो
जीवाणु निमोनिया के लक्षणों और उपचार के बारे में एक वीडियो देखें:
बीमारी की स्थापित रोगजनकता
आप दो तरीकों से संक्रमण प्राप्त कर सकते हैं:
- hematogenous;
- lymphogenous;
- श्वसनीजन्य।
रोग श्वसनीजन्य मूल है, तो यह peribronchial पैठ के गठन के लिए नेतृत्व कर सकते हैं। एक हेमेटोजेनस - सूजन के अंतरालीय फॉसी के विकास के लिए। 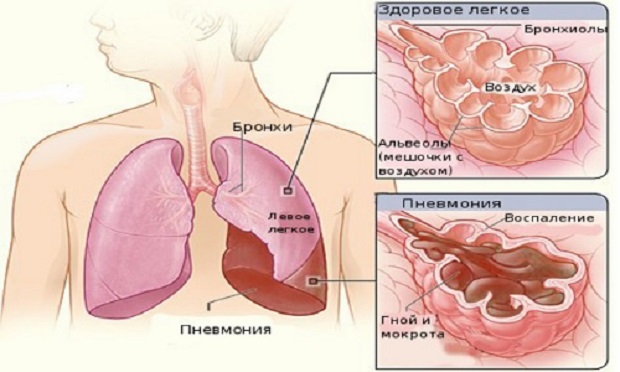
अक्सर, सूक्ष्मजीव एक ब्रोंकोोजेनिक तरीके से फेफड़ों में प्रवेश करते हैं क्योंकि:
- पर्यावरण से सूक्ष्मजीवों का श्वास;
- आकांक्षा के माध्यम से मारा;
- ऊपरी श्वसन पथ से नीचे तक प्रवास:
- चिकित्सा संचालन या यांत्रिक वेंटिलेशन के दौरान मारा।
Hematogenous मार्ग, रक्त के माध्यम से प्रवेश करने से यानी बैक्टीरिया, बहुत दुर्लभ है।
ऐसा ऐसे कारणों से हो सकता है:
- इंट्रायूटरिन संक्रमण;
- अंतःशिरा संक्रमण (नशे की लत);
- सेप्टिक प्रक्रियाओं।
जीवाणु प्रवेश के लिम्फोजेनस पथ व्यावहारिक रूप से नहीं होता है। ब्रोंकाइटिस या bronihiolitu - शत्रुतापूर्ण माइक्रोफ्लोरा दर्ज करने के बाद, बैक्टीरिया के बन्धन और सक्रिय गुणा है कि रोग एक प्रारंभिक चरण के विकास की ओर जाता है तब होता है।
जब सूक्ष्मजीव ब्रोंचीओल्स के बाहर फैलने लगते हैं, तो इससे सूजन हो जाती है। इसके बाद, श्वासरोध फोकी के शरीर में ब्रोन्कियल रुकावट के उल्लंघन के कारण उत्पन्न होती हैं।
ऑक्सीजन श्वास और बाधाओं से छुटकारा पाने के लिए, शरीर एक खाँसी का कारण बनता है, लेकिन यह शरीर है कि सूजन के नए फोकी के गठन को उत्तेजित करता है भर में सूक्ष्मजीवों के प्रसार की ओर जाता है। नतीजतन, रोगियों ऑक्सीजन की कमी की वजह से सांस की विफलता का विकास, अगर बीमारी के रूप भारी है, यह हृदय प्रदर्शन करने के लिए किया जाता है।
निमोनिया का तीव्र, अनिश्चित रूप
जीवाणु निमोनिया का तीव्र रूप लक्षणों की जटिलता से विशेषता है।
रोगी मनाया जाता है:
- खांसी के दौरान भूरे रंग के रंग या शुक्राणु के purulent sputum का स्राव;
- छाती में दर्द, जो प्रेरणा के साथ बढ़ता है;
- बाकी की स्थिति में भी डिस्पने की उपस्थिति;
- तापमान में वृद्धि;
- प्रलाप;
- चेतना का भ्रम।
तीव्र निमोनिया उपचार के लिए अच्छी प्रतिक्रिया देता है। मौसम अनुकूल है, लेकिन केवल जब रोगी समय में मदद के लिए कहा और ध्यान से अपने डॉक्टर के सभी निर्देशों का पालन करें।
यदि समय में निमोनिया के इलाज गंभीर रूप छोड़ दिया है, यह गंभीर जटिलताओं, जो न केवल पूरे जीव के स्वास्थ्य को प्रभावित करने के लिए नेतृत्व कर सकते हैं, लेकिन यह भी घातक हो सकती है।
कभी-कभी आप रोगज़नक़ निर्दिष्ट किए बिना बैक्टीरियल निमोनिया के आकार देख सकते हैं। आमतौर पर, उपचार के इस प्रकार के लिए इस्तेमाल किया है और एक पूरी तरह से निदान परीक्षण है कि दवाओं की एक विशेष प्रकार व्यक्तिगत प्रतिक्रिया की पहचान करेगा बाहर ले गए।
चूंकि इस तरह की बीमारी के साथ मुख्य रोगजनक की पहचान करना असंभव है, इसका सामान्य कार्यवाही की दवाओं के साथ इलाज किया जाता है।
कुछ दिनों के बाद, शरीर की प्रतिक्रिया परोसा जाता है, अगर यह सकारात्मक होता है और रोगी की स्थिति में सुधार होता है, तो चयनित दवाओं को अन्य दवाओं के साथ एक डिब्बे में उपयोग करना जारी रखें। यदि कोई प्रतिक्रिया नहीं है, तो वे एक और उपाय की तलाश में हैं जो सूजन से अधिक प्रभावी ढंग से लड़ेंगे।
मूल नैदानिक तरीकों
जीवाणु निमोनिया का निदान करने के लिए, कई अलग-अलग विधियों का उपयोग किया जाता है जो अन्य समान बीमारियों को बाहर करने में मदद करते हैं।
मूल नैदानिक तरीकों:
- चिकित्सा परीक्षा परीक्षा के दौरान आप त्वचा, भारी और तेजी से सांस लेने और साइनोसिस के पैल्लर देख सकते हैं। Palpation के दौरान, फेफड़ों के घाव की साइट पर आवाज की कांप में एक उल्लेखनीय वृद्धि हुई है।
- टक्कर। आप फुफ्फुसीय ध्वनि की एक ब्लंटिंग या महत्वपूर्ण कमी देख सकते हैं।
- श्रवण। भारी सांस लेने या ब्रोन्कियल सांस लेने, ब्रोन्कोफनी में वृद्धि, प्रेरणा और समाप्ति के दौरान घरघर। उत्तेजना के साथ, फुफ्फुसीय घर्षण श्रव्य है।
- Leukocytosis। सूत्र में एक महत्वपूर्ण बाएं बदलाव है, ईएसआर में उल्लेखनीय वृद्धि, लिम्फोपेनिया और सी-प्रतिक्रियाशील प्रोटीन की उपस्थिति।
- एक्स-रे। फेफड़ों के ऊतक की सूजन और विनाश की ध्यान देने योग्य lociering foci। कुछ मामलों में, आप pleural effusion की उपस्थिति देख सकते हैं।
- माइक्रोस्कोपी। इस अध्ययन का उद्देश्य कारक एजेंट और बीमारी के मूल कारण की पहचान करना है। कारक एजेंट को स्पुतम संस्कृति और ब्रोन्कियल पानी के अध्ययन में मदद करने में मदद करने के लिए।
- FRODEBU। यह तब किया जाता है जब रोगी को सांस या फेफड़ों के रोग की कमी हो।
- गैसों की संरचना पर धमनी रक्त का अध्ययन। यह बैक्टीरियल निमोनिया की जटिलता के साथ-साथ हाइपरकेप्निया और हाइपोक्सीमिया के स्तर को निर्धारित करने के लिए किया जाता है।
- प्रयोगशाला परीक्षण असामान्यताओं के लिए रक्त की जांच की जाती है, फुफ्फुसीय प्रकोप का विश्लेषण किया जाता है।
- एमआरआई और सीटी। वे समान रोगों और विश्लेषणों के साथ अन्य बीमारियों को बाहर करने के लिए आयोजित किए जाते हैं।
बीमारी का प्रभावी उपचार
जीवाणु निमोनिया के लिए उपचार के प्रकार का निर्धारण केवल रोग के रोग की गंभीरता से ही कर सकते हैं। यदि रोग का कोर्स आसान है, तो डॉक्टर बाह्य रोगी उपचार निर्धारित करता है।
जब बुखार बढ़ता है और तापमान बढ़ता है, तो यह सिफारिश की जाती है कि बिस्तर आराम, बहुत सारे पेय और विटामिन में समृद्ध स्वस्थ भोजन।
उपचार की अवधि और रोगी की पूरी वसूली बीमारी, गंभीरता और जीव की व्यक्तिगत विशेषताओं के कारक एजेंट पर निर्भर करती है। जीवाणु निमोनिया का हल्का रूप 10-14 दिनों का इलाज किया जाता है, गंभीर - एक महीने के भीतर।
जीवाणु निमोनिया के उपचार के लिए, रोगी के जीव या रोगजनक के प्रकार की व्यक्तिगत प्रतिक्रियाओं के आधार पर जीवाणुरोधी दवाओं का उपयोग किया जाता है।
अगर रोगी को जीवाणु निमोनिया की आकांक्षा या अस्पताल का रूप होता है, तो उपचार को अतिरिक्त रूप से निर्धारित किया जाता है:
- कार्बापेनेम्स;
- lincosamides;
- फ़्लुओरोक़ुइनोलोनेस;
- एमिनोग्लीकोसाइड्स;
- metronidazole।
यदि रोग अधिक जटिल हो जाता है, तो उपचार के अधिक प्रभावी तरीकों का उपयोग किया जाना चाहिए, जिनमें निम्न शामिल हैं:
- प्रतिरक्षा चिकित्सा;
- डिटॉक्सिफिकेशन थेरेपी;
- ऑक्सीजन थेरेपी;
- microcirculatory विकारों में सुधार।
दर्दनाक और खतरनाक लक्षणों को दूर करने के लिए बुखार से छुटकारा पाने के उपाय, हृदय ताल, ग्लूकोज और एनाल्जेसिक को पुनर्स्थापित करें।
जब एक मरीज फेफड़ों की फोड़ा विकसित करता है, तो एंटीसेप्टिक्स और एंटीबायोटिक दवाओं का उपयोग करके ब्रोंकोस्कोपी का प्रदर्शन किया जाता है। म्यूकोलिटिक एजेंटों का उपयोग करना संभव है।
प्रभावी वसूली के लिए, रोगी निर्धारित है:
- भौतिक चिकित्सा;
- छाती मालिश;
- श्वास अभ्यास।
उपचार के दौरान, परिणाम को ठीक करने, स्वास्थ्य की स्थिति में सुधार, शरीर की ताकत को बहाल करने और प्रतिरक्षा के स्तर को बढ़ाने के लिए स्वच्छता उपचार आवश्यक है। इसके अलावा, बीमारी की वापसी से बचने के लिए, यह सिफारिश की जाती है कि आप नियमित रूप से फुफ्फुसीय विशेषज्ञ से मिलें।
संभावित परिणाम और जटिलताओं
जीवाणु निमोनिया को एक खतरनाक बीमारी माना जाता है जो शरीर के लिए अन्य अप्रिय और खतरनाक परिणामों का उल्लेख न करने के लिए मौत का कारण बन सकता है। 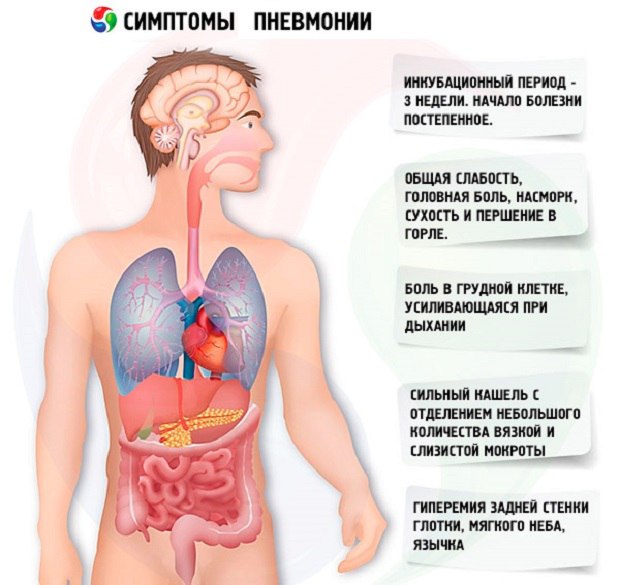
यदि आप बीमारी का इलाज नहीं करते हैं या देर से मदद लेते हैं, तो आप जटिलताओं का अनुभव कर सकते हैं जैसे कि:
- तीव्र श्वसन विफलता;
- फुफ्फुसीय edema;
- एक फोड़ा;
- फेफड़ों की गैंग्रीन;
- दिमागी बुखार;
- बच्तेरेमिया;
- फुफ्फुसीय प्रलोभन;
- pericarditis;
- हेपेटाइटिस;
- श्वसन संकट सिंड्रोम;
- pleura के empyema;
- दिल की विफलता;
- पूति;
- नेफ्रैटिस।
यह रोग न केवल श्वसन अंगों के लिए गंभीर नुकसान पहुंचा सकता है, बल्कि कार्डियोवैस्कुलर सिस्टम, पाचन, केंद्रीय तंत्रिका तंत्र भी हो सकता है।
चूंकि यह बीमारी श्वसन प्रणाली को प्रभावित करती है, इसलिए शरीर को पर्याप्त ऑक्सीजन नहीं मिलता है, जो सभी अंगों और प्रणालियों के पूर्ण कार्य के लिए जरूरी है।
ऑक्सीजन की कमी से मस्तिष्क की काम करने की क्षमता में गिरावट आती है।
यदि आप पहले चिंता लक्षणों की उपस्थिति वाले डॉक्टर से मदद लेते हैं और गुणात्मक और उत्पादक उपचार करते हैं, तो पूर्वानुमान उपयुक्त है। पूरी तरह से इलाज बैक्टीरिया निमोनिया संभव है, उपचार के दौरान शुरुआती चरणों में बीमारी नहीं चलाते, तो अधिक समय और प्रयास नहीं लगता है।
बैक्टीरियल निमोनिया - एक तीव्र संक्रामक प्रक्रिया भड़काऊ फेफड़े के ऊतकों, जो रोगजनक वनस्पतियों और रोगाणुओं द्वारा उकसाया है। सबसे कमजोर व्यक्तियों 5 वर्ष की आयु और बड़ी उम्र लोग हैं, जो 75 साल की उम्र तक पहुँच चुके हैं कम के बच्चे हैं। सूचना विकृति तथ्य यह है कि यह जटिलताओं की एक महत्वपूर्ण संख्या और मृत्यु की बात की प्रबल संभावना भड़काती की वजह से आवश्यक है।
नैदानिक पाठ्यक्रम पहचान फोकल (श्वसनीफुफ्फुसशोथ) और शेयर (लोबार croupous आकार) बैक्टीरियल निमोनिया के प्रकार के अनुसार। फोकल फॉर्म फेफड़ों के ऊतकों और आसन्न ब्रोंची के कुछ क्षेत्रों को प्रभावित करता है। अगर हम सामान्य रूप के बारे में बात करते हैं, यह फेफड़े के ऊतकों की पूरी पैरेन्काइमा अंश के साथ जुड़ा हुआ है। 70% मामलों में, श्वसन तंत्र के निचले क्षेत्र प्रभावित होते हैं।
एक व्यक्ति एक तरफा और दो तरफा प्रकार के जीवाणु निमोनिया विकसित कर सकता है। उत्तरार्द्ध फुफ्फुस क्षेत्र की एक बार की हार के ढांचे में होता है और, उपचार के अभाव में, का गठन किया गया है।
नैदानिक और विकारी सूचकांक के अनुसार, बैक्टीरियल निमोनिया के प्रकार प्रकृति कैप (आउट पेशेंट) या 48-72 घंटे के बाद लक्षण के गठन के साथ nosocomial (अस्पताल) संक्रमण में हो सकता है के बाद रोगी अस्पताल में भर्ती कराया गया था। यह ध्यान दिया जाना चाहिए कि:
- जीवाणु निमोनिया में हल्का, मध्यम, गंभीर और समस्याग्रस्त पाठ्यक्रम हो सकता है;
- निमोनिया हेमोफिलिया और अन्य बैक्टीरिया द्वारा उकसाया जाता है;
- कम से कम निमोनिया स्ट्रेप्टोकोक्की और meningococci के गठन को प्रभावित करने की संभावना है।
जोखिम कारक
पैथोलॉजी की प्रकृति को समझने के लिए, आपको जोखिम कारकों के बारे में ध्यान देना चाहिए।
जीवाणु रोग के गठन का मुख्य कारण हाल ही में तीव्र श्वसन वायरल संक्रमण है।
यह शरीर की सुरक्षात्मक ताकतों को कमजोर करता है, श्वसन तंत्र को प्रतिकूल रूप से प्रभावित करता है।
अगला उत्तेजक कारक गुर्दे की विफलता है, जो शरीर को और कमजोर करता है। यह चयापचय को धीमा कर देता है, एक व्यक्ति की प्रतिरक्षा और कार्यक्षमता को खराब करता है। एक लगातार मामले गुर्दे की विफलता (अस्पताल फार्म) की हद तक की उपचार के दौरान एक जीवाणु रोग विकृति रूप है।
अतिरिक्त कारकों, मुख्य रूप से होता है 55 साल से अधिक लोगों में, दिल और हृदय प्रणाली के रोगों, साथ ही सीओपीडी (क्रोनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज) शामिल हैं।
 अगले जोखिम कारक immunodeficiency राज्य हैं, अर्थात् 1 और 2 प्रकार के मधुमेह मेलिटस, लगातार शराब, एड्स और घातक ट्यूमर। यदि हम जोखिम कारक के बारे में बात करते हैं, तो यह सर्जरी और डिस्बिओसिस के बाद की शुरुआती अवधि में यांत्रिक वेंटिलेशन (कृत्रिम वेंटिलेशन) है।
अगले जोखिम कारक immunodeficiency राज्य हैं, अर्थात् 1 और 2 प्रकार के मधुमेह मेलिटस, लगातार शराब, एड्स और घातक ट्यूमर। यदि हम जोखिम कारक के बारे में बात करते हैं, तो यह सर्जरी और डिस्बिओसिस के बाद की शुरुआती अवधि में यांत्रिक वेंटिलेशन (कृत्रिम वेंटिलेशन) है।
अतिरिक्त कारक
अतिरिक्त श्रेणी से संबंधित अधिक दुर्लभ जोखिम कारक हैं:
- आकांक्षा प्रकार;
- चेतना की दीर्घकालिक गड़बड़ी;
- आवेगों और मांसपेशियों के संकुचन से जुड़े दौरे;
- सीएनएस रोग और अन्य तंत्रिका संबंधी रोगविज्ञान।
इसे दो और कारकों, अर्थात् सामान्य संज्ञाहरण और रिफ्लक्स एसोफैगिटिस, जो 7-8 साल से कम उम्र के युवा लोगों की श्वसन प्रणाली की स्थिति को नकारात्मक रूप से प्रभावित करते हैं, पर ध्यान दिया जाना चाहिए। प्रस्तुत रोगविज्ञान की बेहतर समझ के लिए, यह समझना आवश्यक है कि इसकी नैदानिक तस्वीर क्या है।
नैदानिक तस्वीर
पैथोलॉजी के मानक संस्करण के साथ, एक अप्रत्याशित ओसीलेटर बुखार बनता है, जिसमें शरीर का तापमान 24 घंटे के भीतर 5-10 डिग्री के भीतर उतार-चढ़ाव करता है। इसके अलावा, राज्य को उत्पादक चरित्र और म्यूकोप्रुरुलेंट या जंगली स्पुतम निर्वहन होने के कारण खांसी के खपत की विशेषता है। कुछ मामलों में, स्टर्नम में फुफ्फुसीय दर्द बनता है।
मरीजों को मजबूर कमजोरी, अचानक मलिनता से परेशान हैं। सिरदर्द की एक नैदानिक तस्वीर, सांस की तकलीफ, मायालगिया और आर्थरग्लिया, साथ ही साथ भूख की लंबी अवधि और शरीर सूचकांक में कमी के साथ-साथ।
वर्णित बीमारी के लिए विशिष्ट साइनस प्रकार, एरिथिमिया और धमनी hypotension के tachycardia का गठन है। रोगी श्वसन, हृदय और गुर्दे की विफलता के लक्षण विकसित कर सकता है। अभिव्यक्तियों की विशिष्टता को देखते हुए, जीवाणु निमोनिया की पहचान करना मुश्किल नहीं है, लेकिन पैथोलॉजी के सबसे दुर्लभ संकेतों के बारे में क्या है?
सबसे दुर्लभ अभिव्यक्तियां
मौखिक गुहा या लेगियोनेला में एनारोब द्वारा फुफ्फुसीय क्षेत्र के संक्रमण की प्रक्रिया में निमोनिया के बैक्टीरियल रूप के दुर्लभ किस्मों और लक्षण बनते हैं। उनका विशेषता अंतर लक्षणों का व्यवस्थित विकास है, एक्स्ट्राप्लेमोनरी सिस्टम अभिव्यक्तियों का प्रावधान। लेगियोनेला प्रकार के पुल्मोनोलॉजिस्ट न्यूरोलॉजिकल अभिव्यक्तियों, हेपेटिक सिस्टम और दस्त के असफलता के साथ होते हैं।
वृद्ध लोगों में, निमोनिया के जीवाणु रूप को निम्नलिखित लक्षणों से चिह्नित किया जाता है:
- लंबे समय तक उपनिवेश की स्थिति के साथ लंबे समय तक पाठ्यक्रम;
- स्वास्थ्य और स्वास्थ्य की खराब बिगड़ना;
- सांस की स्पष्ट कमी, न्यूनतम भार और आराम से प्रकट (सबसे कठिन परिस्थितियों में);
- संयोगजनक रोगों का बढ़ना (अक्सर हृदय की मांसपेशियों और गुर्दे की गतिविधि से जुड़ा हुआ);
- केंद्रीय तंत्रिका तंत्र का असर और तंत्रिका तंत्र की प्राकृतिक प्रतिक्रिया के रूप में, सभी अंगों की क्रमिक अस्वीकृति।
बचपन में वर्णित बीमारी का सबसे विशिष्ट प्रकार है, क्योंकि इसके लक्षण असामान्य हैं, और वसूली 1-2 साल तक चल सकती है।
बच्चों में पैथोलॉजी का रूप
जीवाणु निमोनिया का बाल चिकित्सा रूप तेजी से परिदृश्य के अनुसार विकसित होता है। लक्षण सामान्य से शुरू होते हैं - सामान्य मलिनता, खांसी और सीने में दर्द, कभी-कभी मामूली। उसके बाद, अभिव्यक्तियों में अन्य संकेत जोड़े गए हैं: सांस की तकलीफ, तेज दिल की धड़कन, सांस लेने या बाहर करने में असमर्थता। प्रस्तुत किए गए लक्षण फेफड़ों के विशेषज्ञ या चिकित्सक के संदर्भ के लिए एक अवसर बनना चाहिए।
यदि प्रेरणा या निकास करना संभव नहीं है, तो एम्बुलेंस को कॉल करना जरूरी है, क्योंकि घर पर स्वतंत्र रूप से इसका सामना करना संभव नहीं होगा। एक स्थिति एक pulmonologist द्वारा प्रबंधित किया जा सकता है। श्वसन ताल बहाल करने के बाद, निदान करने के लिए आवश्यक है। यह यह निर्धारित करने की अनुमति देगा कि निमोनिया के बैक्टीरियल रूप किस चरण में हैं और शरीर को बहाल करने के साधनों का उपयोग किया जाना चाहिए।
 चिकित्सा की समय पर शुरूआत के साथ, तेजी से इलाज की संभावना और जटिलताओं की अनुपस्थिति 9 0% है। यदि बच्चे के शरीर को कमजोर कर दिया गया है या गंभीर लक्षणों के गठन के बाद इलाज शुरू किया गया है, तो गंभीर परिणामों की संभावना और मृत्यु भी बढ़ जाती है।
चिकित्सा की समय पर शुरूआत के साथ, तेजी से इलाज की संभावना और जटिलताओं की अनुपस्थिति 9 0% है। यदि बच्चे के शरीर को कमजोर कर दिया गया है या गंभीर लक्षणों के गठन के बाद इलाज शुरू किया गया है, तो गंभीर परिणामों की संभावना और मृत्यु भी बढ़ जाती है।
यह इस बात पर निर्भर करता है कि किस प्रकार का वायरस या बैक्टीरिया बच्चे से संक्रमित था। इसलिए, आपको गैर-मानक लक्षणों पर ध्यान देना चाहिए और चिकित्सक और अन्य डॉक्टरों से संपर्क करने में संकोच नहीं करना चाहिए। इस मामले में, बच्चों में जीवाणु निमोनिया सुरक्षित रहेगा।
नैदानिक उपायों
निदान की पहचान करने के लिए, प्रयोगशाला और विशेष शोध विधियों का उपयोग किया जाता है। प्रयोगशाला के तहत हमारा मतलब है कि निम्नलिखित प्रकार के विश्लेषण:
- बाईं ओर ल्यूकोफॉर्मुला के आवास के साथ ल्यूकोसाइटोसिस की उपस्थिति के लिए;
- hyponatremia;
- ट्रांसमिनेज के अनुपात में वृद्धि;
- रोगजनक की श्रेणी की पहचान के लिए बैक्टीरियोलॉजिकल प्रकार के रक्त का अध्ययन;
- थंडर द्वारा रंग में बदलाव के साथ स्पुतम की परीक्षा;
- bronchoalveolar lavage और thoracentesis के ढांचे में प्राप्त बैक्टीरियोलॉजिकल सामग्री की परीक्षा;
- प्रतिरक्षा के संभावित घाटे वाले लोगों में प्रतिरक्षा स्थिति का अध्ययन।
एक्स-रे के अध्ययन के विशेष प्रकार उरोस्थि, ब्रोंकोस्कोपी और श्वसन समारोह परीक्षा विभेदक निदान के हिस्से के रूप में आवश्यक शामिल हैं।
सबसे विवादास्पद इस्तेमाल किया सीटी फेफड़ों क्षेत्र है, जो सूजन या ट्यूमर प्रक्रियाओं की पहचान करने की अनुमति देता मामलों में।
विशेष रूप से ध्यान विभेदक निदान, जो टीबी, फेफड़े रोधगलन, फेफड़े के नील क्षेत्र, वाहिकाशोथ और अन्य अभिव्यक्तियों द्वारा प्रस्तुत रोग भेद करने के लिए अनुमति देता है के लिए भुगतान किया जाता है। प्रस्तुत नैदानिक उपायों चिकित्सा के प्रबंधन और नकारात्मक परिणामों को खत्म करने के लिए अत्यंत महत्वपूर्ण हैं।
चिकित्सा के तरीके
 विकृति सहन की गंभीरता पर निर्भर करता है, कमी प्रक्रिया घर पर या अस्पताल में किया जाता है। किसी भी मामले में, सख्त आहार और एंटीबायोटिक घटकों के उपयोग की आवश्यकता होती है। आहार में परिवर्तन की बात हो रही है, यह ध्यान दिया जाना चाहिए कि प्रोटीन की पर्याप्त अनुपात के लिए आवश्यक उपयोग करते हैं, वृद्धि हुई विटामिन ए, सी और बी के उपयोग
विकृति सहन की गंभीरता पर निर्भर करता है, कमी प्रक्रिया घर पर या अस्पताल में किया जाता है। किसी भी मामले में, सख्त आहार और एंटीबायोटिक घटकों के उपयोग की आवश्यकता होती है। आहार में परिवर्तन की बात हो रही है, यह ध्यान दिया जाना चाहिए कि प्रोटीन की पर्याप्त अनुपात के लिए आवश्यक उपयोग करते हैं, वृद्धि हुई विटामिन ए, सी और बी के उपयोग
जीव उत्पादों का उपयोग करने के लिए आवश्यक है बैक्टीरियल निमोनिया के साथ, निकोटिनिक एसिड संतृप्त ठीक करने के लिए। मरीज को कटा हुआ रूप में भोजन दिया जाना चाहिए, दिन में 6-7 बार से अधिक नहीं। प्रस्तुत अंशकालिक भोजन आपको शरीर को लगातार खिलाने, चयापचय और प्रतिरक्षा में सुधार करने की अनुमति देता है।
दवाओं के उपयोग के बारे में बोलते हुए यह जीवाणुरोधी एजेंट है कि इससे पहले कि अंतिम अनुमोदन के निदान 1-2 दिनों के लिए उपयोग किया जाता है ध्यान दिया जाना चाहिए। सोडियम नमक का उपयोग कर निमोनिया समुदाय उपार्जित, और युवा लोगों के लिए - इरिथ्रोमाइसिन। रिजर्व की दवा फ्लूरोक्विनिनोन और एजीथ्रोमाइसिन है।
nosocomial निमोनिया इस्तेमाल किया एमिनोग्लीकोसाइड्स, जो सेफालोस्पोरिन्स के साथ संयुक्त कर रहे हैं के हिस्से के रूप। expectorants, सीधा प्रभाव, mucolytics - वायरस और बैक्टीरिया के विभिन्न प्रकार पर निर्भर करता है अन्य को कम करने के एजेंटों के लिए इस्तेमाल किया जा सकता है।
उपचार के अलावा
बैक्टीरियल निमोनिया के इलाज के लिए फार्म प्रभावी किया गया है, यह स्वास्थ्य की स्थिति की आवधिक निगरानी बाहर ले जाने की सलाह दी जाती है। इसके लिए, आपको स्पुतम, रक्त और मूत्र परीक्षण लेने की आवश्यकता होगी। कुछ स्थितियों में, यह एक्स-रे परीक्षा से पता चलता है, स्वास्थ्य के सभी बारीकियों की स्थापना के लिए। अतिरिक्त उपचार मानदंडों में निम्नलिखित शामिल हैं:
- जटिल स्थितियों में विषहरण चिकित्सा प्रकार और प्रतिरक्षा चिकित्सा, समायोजन विकार microcirculatory प्रकार और ameliorating dysproteinemia किया;
- प्रभाव का एक अतिरिक्त उपाय ऑक्सीजन थेरेपी है;
- घटकों ज्वरनाशक चरित्र एनाल्जेसिक एजेंटों, कोर्टिकोस्टेरोइड और हृदय गति की वसूली के लिए दवाओं का इस्तेमाल किया जा सकता है;
- पैथोलॉजी और ब्रोन्कियल रुकावट के साथ रोगियों एयरोसोल ब्रांकोडायलेटर चिकित्सा घटकों के लिए आवश्यक है।
जटिलताओं और परिणामों
 रोग के महत्व और उच्च एक सही उपचार के अभाव में जीवाणुओं द्वारा शरीर के विनाश की दर को देखते हुए, जीव के लिए जटिलताओं और परिणाम की संभावना काफी अधिक है। संभावित जटिलताओं से शामिल हैं: फुफ्फुस empyema, फेफड़ों फोड़ा और वयस्कता में मानव में श्वसन संकट सिंड्रोम के क्षेत्र।
रोग के महत्व और उच्च एक सही उपचार के अभाव में जीवाणुओं द्वारा शरीर के विनाश की दर को देखते हुए, जीव के लिए जटिलताओं और परिणाम की संभावना काफी अधिक है। संभावित जटिलताओं से शामिल हैं: फुफ्फुस empyema, फेफड़ों फोड़ा और वयस्कता में मानव में श्वसन संकट सिंड्रोम के क्षेत्र।
बीमारी के लंबे पाठ्यक्रम और कमजोर प्रतिरक्षा के साथ, प्रस्तुत प्रक्रिया अपरिवर्तनीय हैं। बैक्टीरियल निमोनिया के मामलों के 9% में मौत भड़काने, और के बारे में कहा घटक जटिलताओं लेबल उपस्थिति में पांच गुना बढ़ जाती है, 50% तक पहुंच गया। दुख की बात आंकड़ों के प्रकाश में, यह विकृति का समय पर और पूरा प्रोफिलैक्सिस बाहर ले जाने की सिफारिश की है।
निवारक उपायों
संक्रमण का संकेत दिया निमोनिया के खतरे को समाप्त करने के लिए एक वार्षिक टीकाकरण आचरण करना चाहिए। अतिरिक्त उपायों है कि शरीर की गतिविधि में सुधार, एक दुर्ग, एक स्वस्थ जीवन शैली (शराब और निकोटीन की लत से बचने), अनुपालन शारीरिक गतिविधि के साथ (दैनिक चलता है, सुबह व्यायाम, टेम्परिंग) को बनाए रखने है।
विशेष रूप से ध्यान, संतुलित आहार और दवाओं के उदारवादी उपयोग के तहत रोकथाम के लिए भुगतान किया जो बिना रोग के जीवाणु फार्म की वसूली 100% नहीं होता है। जब प्रोफेलेक्सिस, दवाइयों का उपयोग करने की सिफारिश की जाती है कि:
- श्वसन प्रक्रिया की सुविधा होगी;
- पफनेस को हटा देगा;
- छाती क्षेत्र में दर्दनाक संवेदनाओं के गठन को बाहर निकालें।
तर्कसंगत पोषण के मानदंड वही रहते हैं जैसे वे उपचार प्रक्रिया में थे। मौसमी फलों और सब्जियों, प्रोटीन, वसा और कार्बोहाइड्रेट: फर्क सिर्फ इतना है कि यह प्राकृतिक सामग्री के उपयोग पर जोर बाहर ले जाने के लिए आवश्यक है है। मरीज की हालत में सुधार करने के लिए, फेफड़ों के विशेषज्ञ या परिवार के डॉक्टर का दौरा करने के 1.5-2 बार एक महीने होना चाहिए। प्रस्तुत दृष्टिकोण के साथ, शरीर जीवाणु निमोनिया के बाद सबसे कम समय में ठीक हो जाएगा।
वर्णित बीमारी किसी भी उम्र के लोगों के लिए खतरनाक है, लेकिन 55-60 साल से अधिक उम्र के बच्चों और लोगों के लिए यह सबसे महत्वपूर्ण है। जोखिम को कम करने के लिए, टीकाकरण किया जाना चाहिए, स्वास्थ्य की स्थिति की निगरानी की जानी चाहिए और डॉक्टर को पहले खतरनाक लक्षणों पर परामर्श लेना चाहिए। यह स्वास्थ्य और अधिकतम जीवन शक्ति को बनाए रखने में मदद करेगा।